Au Syndrome de dumping c'est une vidange accélérée de l'estomac. Les personnes touchées souffrent de diverses affections.
Qu'est-ce que le syndrome de dumping?

© Henrie - stock.adobe.com
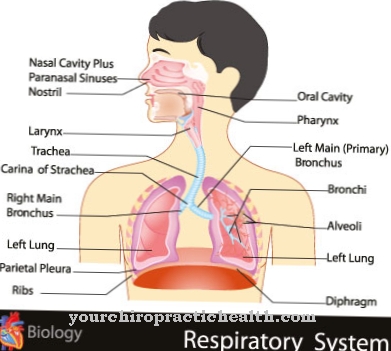
Le syndrome de dumping se réfère à la vidange des aliments de l'estomac dans l'intestin grêle. Le terme «to dump» vient de l'anglais et se traduit par «to plop». Les symptômes sont souvent le résultat d'une chirurgie gastrique. Cinq à dix pour cent de toutes les personnes touchées ont dû subir une opération de l'estomac au préalable. Les personnes qui souffrent également d'obésité sont particulièrement touchées. Les symptômes apparaissent 30 minutes à trois heures après un repas.
Différentes parties du corps peuvent être affectées par les symptômes. Les médecins font la distinction entre deux formes de syndrome de dumping: le dumping précoce et le dumping tardif. Avec un dumping précoce, les personnes touchées souffrent déjà de symptômes 30 minutes après avoir mangé un repas. Lors d'un déversement tardif, qui est la forme la plus rare, les symptômes apparaissent une à trois heures plus tard.
causes
Le syndrome de dumping est généralement causé par une intervention chirurgicale antérieure sur l'estomac. Le syndrome de dumping précoce peut résulter d'une ablation partielle de l'estomac, au cours de laquelle le pylore (gardien de l'estomac), situé à la sortie de l'estomac, est retiré. Cela conduit à une chute incontrôlée d'aliments non dilués dans l'intestin grêle ou le jéjunum, pour ainsi dire, ce qui provoque l'étirement de l'intestin grêle.
En particulier, les desserts comme le sucre ou le lait posent des problèmes en raison de leur forte pression osmotique. De cette manière, ils assurent un gradient de concentration important entre les vaisseaux sanguins de la paroi intestinale et le contenu de l'intestin. Pour compenser cela, une grande quantité de liquide est libérée des vaisseaux vers l'intérieur de l'intestin. Cependant, il existe un risque de baisse significative de la pression artérielle. De plus, diverses substances sont libérées par la paroi intestinale. Cela inclut l'hormone neurotensine, qui est responsable de la contraction de l'intestin.
Dans le syndrome de dumping tardif, le manque de fonction pylorique conduit à une résorption rapide du glucose. Ce processus entraîne une augmentation du taux de sucre dans le sang (hyperglycémie). L'hypoglycémie augmente à son tour la libération d'insuline, ce qui déclenche une réaction à l'hypoglycémie (faible taux de sucre dans le sang). Dans les deux formes, il n'y a pas de pré-digestion de la nourriture, ce qui signifie que la pulpe de nourriture est libérée dans l'intestin grêle presque inchangée.
Vous pouvez trouver votre médicament ici
➔ Médicaments contre la diarrhéeSymptômes, maux et signes
L'apparition rapide des symptômes après environ une demi-heure est typique d'un déversement précoce. Les personnes touchées souffrent généralement de douleurs abdominales, de gaz, de ballonnements, de diarrhée, de nausées, de vomissements et de grognements d'estomac. De plus, une fatigue, des maux de tête, une pâleur, des sueurs, des palpitations et des évanouissements peuvent survenir.
Les symptômes d'un déversement tardif n'apparaissent qu'une à trois heures après un repas. Ce sont des envies, des sentiments de faiblesse, des tremblements, de la transpiration et des difficultés de concentration. Même un trouble de la conscience est possible.
Diagnostic et cours
Un médecin doit être consulté si un syndrome de dumping est suspecté. Il traite d'abord les antécédents médicaux du patient et lui pose des questions sur les opérations gastriques antérieures et les maladies antérieures. Habituellement, les symptômes typiques du syndrome de dumping sont suffisants pour déterminer la maladie.
Un test de provocation peut être réalisé pour confirmer le diagnostic. Le patient prend 50 grammes de glucose. Le médecin mesure ensuite les effets sur les fonctions corporelles. Une baisse de la valeur de l'hémocrite de plus de trois pour cent, une augmentation de la fréquence cardiaque de plus de dix battements par minute et une augmentation de l'excrétion d'hydrogène dans le souffle sont considérées comme des indications d'un syndrome de dumping. De plus, le taux de sucre dans le sang baisse fortement après une hypoglycémie.
Les symptômes typiques de l'hyperglycémie sont une indication du syndrome de dumping tardif. Une gastroscopie avec un endoscope est une autre option diagnostique. Les autres causes possibles des plaintes sont exclues. Dans de rares cas, un examen de médecine nucléaire est également effectué.
Le syndrome du dumping pose des problèmes majeurs aux personnes touchées. Cependant, il disparaît généralement tout seul après 6 à 12 mois. Une alimentation cohérente est importante pour une évolution favorable.
Complications
En raison du syndrome de dumping, les complications surviennent principalement dans la région de l'abdomen et de l'estomac. Dans la plupart des cas, les personnes souffrent de flatulences et de douleurs abdominales sévères. En plus de la douleur, il y a souvent des diarrhées et des nausées. La nausée est souvent accompagnée de vomissements.
La vie quotidienne du patient est sévèrement limitée par le syndrome du dumping. La digestion accélérée entraîne souvent des maux de tête et de la fatigue. Dans certains cas, les symptômes peuvent être si graves que la personne peut perdre connaissance. Après la vidange soudaine, il en résulte souvent des grognements d'estomac et des fringales.
Habituellement, changer votre alimentation peut traiter assez bien le syndrome de dumping. Cependant, la prise alimentaire du patient est limitée à certains aliments. Le traitement peut également être soutenu à l'aide de médicaments.
Une intervention chirurgicale n'est nécessaire que dans les cas graves pour que la maladie progresse positivement. Le syndrome de dumping n'entraîne pas une espérance de vie réduite et aucune autre complication pendant le traitement. Habituellement, le syndrome de dumping ne revient pas après le traitement.
Quand devriez-vous aller chez le médecin?
Qu'il s'agisse d'un syndrome de dumping précoce ou tardif, les symptômes après les repas sont généralement si graves qu'une visite chez le médecin est recommandée de toute urgence.
Étant donné que ces plaintes (nausées, crampes abdominales, palpitations, etc.) après avoir mangé peuvent non seulement être des signes d'un syndrome de dumping, il est nécessaire de consulter un médecin. Il faut vérifier sous quelle forme de prise alimentaire - par rapport à la quantité et à la composition - les problèmes surviennent afin que la personne concernée puisse agir en conséquence dans la vie quotidienne.
Parce que les conséquences d'un syndrome de dumping peuvent conduire à une insuffisance circulatoire, les personnes touchées devraient consulter un médecin tôt si elles se sentent régulièrement mal après avoir mangé. Sinon, il existe un risque de chutes et d'autres risques graves pour la santé.
Chez le médecin - le médecin de famille peut être choisi comme personne de contact à la première tentative - la cause doit être recherchée. Les antécédents médicaux du patient fournissent des informations: les personnes qui ont subi une chirurgie gastrique doivent consulter rapidement un médecin si elles présentent des symptômes ultérieurs. De plus, l'estomac doit être examiné pour clarifier la présence éventuelle de lésions tissulaires, de croissances, etc.
La cause exacte du syndrome de dumping doit donc être trouvée car la condition est traitable dans de nombreux cas.
Médecins et thérapeutes dans votre région
Traitement et thérapie
Traiter le syndrome de dumping n'est pas toujours facile. Les patients doivent adhérer à des règles diététiques spéciales afin d'améliorer leurs symptômes. Cela comprend la restriction de votre apport quotidien en glucides. Au lieu de glucides simples tels que la farine blanche, le miel et le sucre, nous vous recommandons de consommer des glucides complexes tels que les pommes de terre, les légumes ou les produits à grains entiers.
Il est également important de réduire la consommation de lait. Au lieu de quelques gros repas, plusieurs petits repas doivent être pris tout au long de la journée. Le patient ne doit rien boire pendant et peu de temps après avoir mangé. Si le changement de régime n'a pas l'effet escompté, un traitement médicamenteux est possible. La personne affectée reçoit de l'octréotide ou de l'acarbose. Dans le cas où les médicaments ne s'améliorent pas non plus, une opération peut être utile.
Une correction chirurgicale est parfois réalisée après une résection Billroth II de l'estomac, ce qui provoque un syndrome de dumping. Dans le cadre d'une résection Billroth II, la partie inférieure de l'estomac est prélevée avec le portier gastrique. Le chirurgien relie le reste du moignon d'estomac directement au jéjunum. Il ferme également le duodénum à l'aveuglette. Lorsque la résection Billroth II est corrigée, le moignon d'estomac et le duodénum sont connectés directement.
Perspectives et prévisions
Le syndrome de dumping étant associé à des symptômes graves et très désagréables, un traitement médical doit toujours être fourni. L'auto-guérison ne se produit pas et sans traitement, l'espérance de vie du patient peut être réduite. La plupart des personnes touchées souffrent de douleurs à l'estomac, de gaz ou de diarrhée sans traitement. Des vomissements et des nausées peuvent également survenir, de nombreux patients étant pâles ou ayant un rythme cardiaque rapide. Les symptômes n'apparaissent généralement que quelques heures après l'ingestion de nourriture et réduisent considérablement la qualité de vie.
S'il n'est pas traité, le syndrome peut causer des dommages durables au corps et détruire les intestins ou l'estomac dans le processus. Ces dommages sont généralement irréversibles et ne peuvent plus être traités. Le syndrome de dumping est traité en changeant de régime alimentaire et en prenant des médicaments. Dans les cas graves, cependant, la maladie peut être résolue par chirurgie. Il n'y a pas de complications particulières et le syndrome est complètement guéri. L'espérance de vie reste généralement inchangée après un traitement réussi.
Vous pouvez trouver votre médicament ici
➔ Médicaments contre la diarrhéela prévention
Pour éviter le syndrome de dumping après une chirurgie gastrique, il est recommandé de changer votre régime alimentaire des glucides simples aux glucides complexes. Des conseils nutritionnels peuvent également être utiles.
Suivi
Dans le cas du syndrome de dumping, dans la plupart des cas, il n'y a pas d'options de suivi spéciales disponibles pour les personnes touchées. La personne touchée dépend tout d'abord d'un diagnostic précoce afin d'éviter d'autres plaintes et complications, car le syndrome de dumping ne peut pas guérir de manière indépendante. Plus tôt le syndrome de dumping est reconnu, meilleure est généralement l'évolution de la maladie.
Habituellement, cette maladie est traitée en ajustant le régime alimentaire. Un médecin peut également conseiller le patient afin qu'il n'y ait pas de complications. Les légumes et les pommes de terre en particulier peuvent avoir un effet positif sur l'évolution ultérieure du syndrome. Cependant, dans de nombreux cas, il est également nécessaire de prendre des médicaments pour atténuer les symptômes.
Les personnes atteintes doivent suivre les instructions du médecin et observer le dosage correct du médicament. De plus, des interventions chirurgicales ne sont pas rarement nécessaires pour corriger les malformations.Après une telle opération, la personne concernée doit absolument se reposer et ne pas forcer inutilement son corps. On ne peut généralement pas prévoir si le syndrome de dumping entraînera une réduction de l'espérance de vie de la personne touchée.
Tu peux le faire toi-même
Les personnes atteintes du syndrome de dumping ont quelques options pour réduire le risque de libération soudaine de pulpe de l'estomac. De plus, les conséquences peuvent être évitées.
Une petite alimentation en portions qui est absorbée lentement est cruciale. Cela réduit la charge sur les muscles du sphincter gastrique et il y a de meilleures chances que la nourriture soit digérée. De plus, vous devez éviter autant que possible de boire en mangeant afin de maintenir la pression dans l'estomac basse. Même une demi-heure après avoir mangé ne doit pas être bu.
De plus, les fluides contenus dans le chyme favorisent l'absorption excessive de sucre dans l'intestin grêle. De cette manière, l'intensité de l'hypoglycémie peut également être contenue dans le déversement tardif. Toute hypoglycémie qui survient peut être compensée par une petite quantité de sucre absorbée directement.
Les aliments qui ont une pression osmotique élevée (c'est-à-dire qui aspire de l'eau) doivent être évités ou consommés uniquement en petites quantités. Parce qu'ils puisent l'eau du corps dans l'intestin grêle et sont conjointement responsables d'une baisse de la pression artérielle.
En général, nous vous recommandons de manger des pommes de terre, des légumes et des produits à grains entiers. Le lait et le sucre ne doivent être consommés qu'en petites quantités.
Si la personne concernée ressent la baisse de pression artérielle, il est conseillé de s'asseoir sur le sol pour éviter une chute due à un évanouissement.


.jpg)





.jpg)



.jpg)

.jpg)