le L'endométrite est une inflammation de la muqueuse de l'utérus. Elle est généralement causée par une infection remontant du vagin.
Qu'est-ce que l'endométrite?

© Lavreteva - stock.adobe.com
Avec l'endométrite, la muqueuse de l'utérus (endomètre) devient enflammée. Les agents pathogènes montent du vagin et atteignent l'utérus via le col de l'utérus. L'inflammation de l'endomètre est souvent associée à une inflammation des muscles utérins. Cette inflammation combinée est également connue sous le nom d'endomyométrite.
Au cours de la maladie, des troubles du cycle menstruel et des taches peuvent survenir. S'il se propage aux muscles utérins, une douleur intense se produit également. L'endométrite se passe généralement bien. Mais cela peut aussi conduire à l'infertilité.
causes
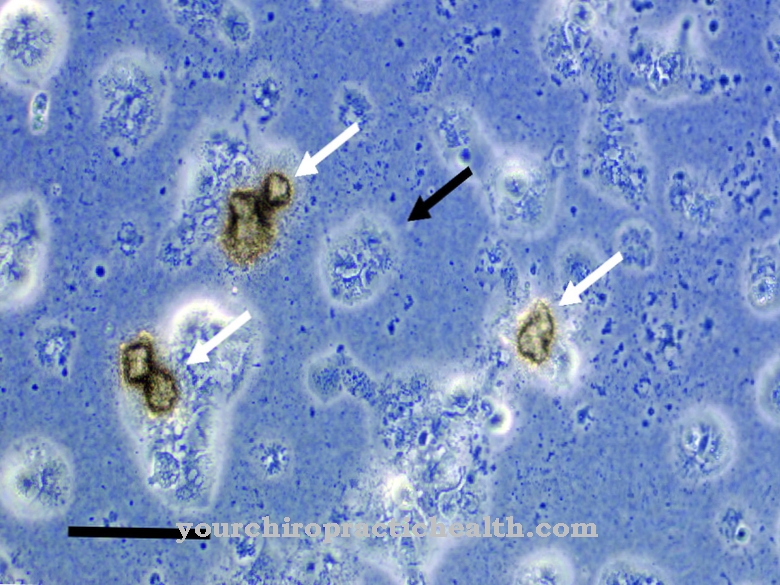
Une infection utérine est presque toujours causée par une infection remontant du vagin. Ces infections sont généralement causées par des agents pathogènes tels que les staphylocoques, la chlamydia et les streptocoques. Habituellement, le col de l'utérus interne est une barrière pour les agents pathogènes et les germes. Cependant, en raison de la menstruation, du curetage, du sondage ou de l'accouchement, cette barrière peut avoir des trous à travers lesquels les agents pathogènes peuvent pénétrer dans l'utérus.
Les agents pathogènes se déposent initialement sur la soi-disant zona fonctionnalis. Cette couche de l'endomètre est éliminée de façon cyclique pendant les saignements menstruels. Les agents pathogènes qui adhèrent à la zone fonctionnelle sont excrétés avec le saignement. Cela initie l'auto-guérison de la muqueuse utérine pendant les saignements menstruels.
Cependant, si l'infection atteint la zone basale, les agents pathogènes restent dans l'utérus pendant et après la menstruation. La maladie persiste. Le myomètre est particulièrement impliqué dans l'endométrite purulente. Cependant, en dehors de la puerpéralité, la myométrite survient rarement.
Ce n'est que dans de très rares cas que la muqueuse de l'utérus est infectée par une infection descendante des ovaires (salpingite). Dans la vieillesse, en raison de la baisse du taux d'œstrogènes, les muqueuses et donc également la membrane muqueuse de l'utérus deviennent de plus en plus fines. Cela peut également être une cause d'inflammation utérine.
Symptômes, maux et signes
La plupart des femmes ne remarquent même pas l'inflammation vaginale qui précède l'infection utérine. La cervicite suivante, l'inflammation du col de l'utérus, passe souvent inaperçue. Vous pouvez ressentir des symptômes légers tels que des écoulements ou une odeur désagréable dans la région génitale.
Le vagin peut être douloureux, brûlant, irritant ou rouge. Les symptômes de l'endométrite réelle sont également plutôt non spécifiques. Les douleurs abdominales sont fréquentes. L'utérus est également sensible à la pression. Étant donné que la membrane muqueuse change en raison des processus inflammatoires, des troubles menstruels peuvent survenir.
Les saignements menstruels peuvent être augmentés ou durer plus longtemps. Des taches et des saignements intermenstruels peuvent survenir entre les menstruations normales. À mesure que l'endométrite se propage aux trompes de Fallope, la fièvre auparavant modérée augmente. Les patients ressentent une douleur intense et se sentent très malades.
diagnostic
Au début du diagnostic, il y a toujours une anamnèse détaillée. Entre autres, il sera précisé si une opération a été réalisée sur l'utérus dans un passé proche, ce qui aurait pu favoriser la pénétration d'agents pathogènes. Une telle intervention bénéfique est, par exemple, l'insertion de la bobine.
Ceci est suivi d'un examen physique détaillé. Le médecin sent d'abord l'abdomen et le bas de l'abdomen. Dans le cas de l'endométrite, la sensibilité à la pression est ici évidente. Si l'inflammation est sévère, une tension immunitaire peut se développer. L'estomac du patient est alors aussi dur qu'une planche. Le médecin peut utiliser le colposcope pour examiner les muqueuses du vagin et du col de l'utérus.
Il prélève également un échantillon des sécrétions vaginales et fait un frottis sur le col de l'utérus. Les sécrétions vaginales et le frottis sont ensuite examinés à la recherche d'agents pathogènes dans un laboratoire. De cette manière, le diagnostic peut être assuré. S'il y a un changement dans les cellules de la membrane muqueuse, des échantillons de tissu supplémentaires peuvent être nécessaires afin d'exclure un cancer. Si l'endométrite s'est propagée aux ovaires, il y a une augmentation des valeurs d'inflammation dans la formule sanguine.
Complications
L'inflammation de la muqueuse de l'utérus, avec un traitement approprié, se déroule généralement sans l'apparition de complications supplémentaires. Dans certains cas, cependant, des symptômes secondaires et des effets secondaires ne peuvent être exclus. Entre autres choses, le soi-disant pyomètre doit être mentionné ici. Dans un pyomètre, le pus s'accumule dans l'utérus.
Cela affecte plus souvent les femmes âgées. En effet, le col de l'utérus est plus étroit avec l'âge qu'il ne l'est lorsque vous êtes jeune, il est donc plus susceptible de s'enflammer. L'endométrite survient encore dans quelques cas avec une inflammation des muscles du tissu utérin, connue sous le nom de myométrite.
Une complication grave est la propagation de l'inflammation aux tissus environnants. L'endométrite peut se propager à l'inflammation via les trompes de Fallope jusqu'à l'ovaire. Dans le pire des cas, la soi-disant annexite peut conduire à l'infertilité.
Une complication très grave est la propagation de l'infection dans la cavité abdominale. Cela peut être fatal. Si les agents responsables de l'infection pénètrent dans la circulation sanguine de l'organisme, la septicémie, également connue sous le nom d'empoisonnement du sang, ne peut être exclue. Cela peut être fatal.
Quand devriez-vous aller chez le médecin?
Les femmes qui présentent une augmentation des pertes blanchâtres, des douleurs abdominales et d'autres signes d'endométrite devraient consulter un gynécologue. Une inflammation utérine ne doit pas toujours être traitée médicalement, mais les plaintes dans la région génitale doivent généralement être clarifiées par un médecin. Si des complications surviennent - telles que des douleurs brûlantes ou des pertes abondantes - un médecin doit être consulté le même jour. Les femmes portant un DIU ou après avoir accouché sont particulièrement sujettes aux infections utérines.
L'endométrite est également plus fréquente pendant la période menstruelle mensuelle. Les maladies tumorales et les formations tumorales bénignes sur le col de l'utérus sont d'autres facteurs de risque. Si vous appartenez à ces groupes, il est préférable de consulter régulièrement un médecin. S'il y a des signes d'inflammation utérine, cela doit être clarifié immédiatement.
L'inconfort dans les trompes de Fallope et les ovaires indique que l'inflammation s'est déjà propagée. Dans ce cas, un médecin doit également être appelé immédiatement, qui peut clarifier les symptômes et, si nécessaire, les traiter directement. En cas de doute, rendez-vous directement à l'hôpital le plus proche.
Médecins et thérapeutes dans votre région
Traitement et thérapie
En règle générale, l'endométrite doit être traitée comme un patient hospitalisé. Des antibiotiques à large spectre tels que la ciprofloxacine, la doxycycline ou le métronidazole sont utilisés pour le traitement. Des médicaments relaxants et analgésiques tels que la butylscopolamine sont utilisés pour soulager la douleur. Les anti-inflammatoires tels que l'ibuprofène, le diclofénac ou la phénylbutazone combattent également l'inflammation.
Si du pus se forme dans la cavité utérine, il doit être aspiré avec un soi-disant tube de Fehling. Le patient doit rester alité tout au long du traitement. Si l'inflammation utérine est survenue après l'insertion d'un DIU, le contraceptif doit être retiré immédiatement.
Une fois l'antibiothérapie terminée, le médecin procédera à un grattage de l'utérus. Tous les restes infectés de la membrane muqueuse sont enlevés. Ceci afin d'éviter une inflammation supplémentaire. Si l'utérus ne recule pas correctement après le grattage, un médicament contre la contraction est administré.
Cela garantit que les muscles utérins se contractent. Après chaque inflammation utérine, une tumeur de l'utérus doit également être exclue. Pour cela, le tissu gratté est examiné pathologiquement.
Perspectives et prévisions
Le pronostic de l'endométrite est favorable avec un traitement médical rapide et efficace. Immédiatement après le diagnostic, des antibiotiques sont prescrits, ce qui conduit à une résolution rapide des symptômes. Le système immunitaire se renforce en quelques jours et les agents pathogènes meurent lentement. Ensuite, ils sont transportés hors de l'organisme et la guérison se produit. Habituellement, le patient est en bonne santé et sans symptôme en quelques semaines.
Le pronostic se détériore dès que l'inflammation s'est propagée aux organes voisins. Si l'abdomen ou les intestins sont touchés, il existe un risque de complications supplémentaires et de détérioration de l'état de santé. Dans les cas graves, l'intestin peut percer et la vie du patient est en danger.
Ces patients ont besoin d'un médecin urgentiste afin que les soins médicaux puissent être initiés le plus rapidement possible. Dans le cas de l'endométrite, un traitement rapide est donc déterminant pour l'évolution de la maladie et le pronostic.
L'absence de traitement médical augmente le risque de propagation. Les personnes qui ont un système immunitaire fort, qui n'ont aucune autre maladie et qui suivent un mode de vie sain peuvent s'auto-guérir. Cependant, cela n'est pas recommandé car le risque de détérioration de la santé est trop grand. L'endométrite peut réapparaître plus tard dans la vie. Le pronostic est alors également favorable.
la prévention
L'endométrite ne peut pas toujours être évitée. La meilleure façon de prévenir l'inflammation est d'éviter l'inflammation du vagin. Un environnement vaginal intact est la meilleure protection contre les agents pathogènes. Pour préserver la flore vaginale, la zone génitale ne doit être lavée qu'à l'eau et non avec du savon ou du gel douche. La plupart des lotions intimes ne conviennent pas non plus aux soins car elles ont un pH trop élevé.
De plus, les femmes doivent prêter attention à une bonne hygiène sexuelle. Le passage direct des relations sexuelles anales aux relations vaginales comporte en particulier un risque élevé d'infection. L'utilisation de tampons pendant la menstruation peut également entraîner des infections du vagin et donc une inflammation de l'utérus.
Suivi
Dans la plupart des cas d'endométrite, le patient n'a que des options très limitées pour les soins de suivi. L'accent est donc également mis sur le traitement rapide et précoce de cette maladie afin de prévenir d'autres complications et d'éviter d'autres plaintes.En général, un traitement précoce a toujours un effet positif sur l'évolution ultérieure de l'endométrite.
Le traitement lui-même se déroule à l'aide d'antibiotiques. La personne affectée doit prendre ceci selon les directives d'un médecin. Lors de la prise d'antibiotiques, l'alcool ne doit pas non plus être bu, car cela peut réduire considérablement leur effet. Les symptômes peuvent également être atténués à l'aide d'analgésiques.
Cependant, un médecin doit également être consulté ici, les analgésiques ne doivent pas être pris sur une longue période. Étant donné que l'endométrite peut également entraîner une tumeur dans l'utérus, des examens réguliers doivent être effectués pour éviter que la tumeur ne se propage. Étant donné que l'endométrite peut également entraîner des troubles psychologiques ou une dépression, l'aide et le soutien de votre famille et de vos amis sont très importants.
Tu peux le faire toi-même
Une infection utérine est très souvent précédée d'une inflammation du vagin (vaginite). Les agents pathogènes montent du vagin par le col de l'utérus dans l'utérus. Cela peut être causé par une hygiène intime inadéquate.
Un nettoyage régulier des organes génitaux externes avec de l'eau tiède et un détergent doux peut donc prévenir la vaginite. Une hygiène intime excessive, en particulier lors de l'utilisation de produits de nettoyage agressifs, est contre-productive.
De plus, des agents pathogènes typiques tels que la chlamydia, les gonocoques ou les streptocoques sont transmis beaucoup plus fréquemment lors de rapports hétérosexuels. Les femmes devraient donc toujours insister sur l'utilisation d'un préservatif lors des rapports sexuels avec des hommes. Cette mesure de précaution est particulièrement importante si le partenaire change fréquemment.
Il existe également un risque accru d'infection pendant la menstruation et en particulier pendant la période dite puerpérale, c'est-à-dire les huit premières semaines après la naissance d'un enfant. Pendant ce temps, le col de l'utérus est légèrement ouvert, ce qui facilite l'entrée des agents pathogènes dans l'utérus. Il en va de même après des interventions chirurgicales telles que le grattage de l'utérus, car le canal cervical doit être élargi pendant l'opération. Au cours de ces phases, il est impératif d'assurer une hygiène intime adéquate et d'éviter les rapports sexuels non protégés.



.jpg)




.jpg)
.jpg)



.jpg)

.jpg)