dans le Neuromyélite optique il s'agit d'une maladie inflammatoire auto-immune qui affecte le système nerveux central et conduit à la dégradation de certaines gaines nerveuses isolantes (nom médical démyélinisation). En conséquence, l'inflammation du nerf optique se développe entre quelques mois et deux ans. Cela se produit d'un côté ou des deux côtés. De plus, la moelle épinière devient enflammée (myélite).
Qu'est-ce que la neuromyélite optique?

© Martha Kosthorst - stock.adobe.com
dans le Neuromyélite optique Dans de nombreux cas, il existe des anticorps spéciaux contre un certain canal d'eau, le canal dit aquaporine-4. La signification physiopathologique de ces substances n'a pas encore été complètement élucidée et fait actuellement l'objet de recherches médicales. Le trouble est considéré comme synonyme dans certains cas Syndrome de Devic ou avec l'abréviation NMO désigné.
C'est une maladie relativement rare du système nerveux central. La neuromyélite optique représente environ un pour cent de toutes les maladies démyélinisantes. En outre, la question est de savoir si la neuromyélite optique est une forme particulière de sclérose en plaques ou s'il s'agit d'une maladie indépendante.
La maladie a été décrite scientifiquement pour la première fois au début du 19e siècle. Puis Eugène Devic et Fernand Gault ont étudié la maladie, de sorte que la neuromyélite optique est parfois également appelée syndrome de Devic. Il existe actuellement un groupe d'étude consacré à la recherche sur la neuromyélite optique. Le sujet est la mise en réseau des découvertes scientifiques et cliniques pour étudier l'évolution clinique de la maladie et sa fréquence.
causes
Selon l'état actuel des connaissances de la recherche médicale, il n'y a toujours pas de clarté complète sur les causes qui conduisent au développement de la neuromyélite optique. Cependant, on suppose que des anticorps spéciaux contre les canaux dits aquaporine-4 jouent un rôle central dans le développement de la maladie. Parce que ces anticorps apparaissent chez de nombreux patients atteints de neuromyélite optique.
Symptômes, maux et signes
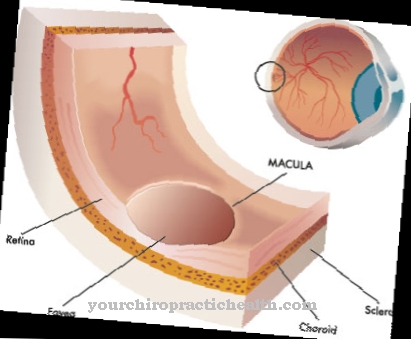
La neuromyélite optique est associée à de nombreux symptômes et plaintes typiques.La première caractéristique de la maladie est que la couche de myéline est décomposée par les nerfs centraux. En relation avec cela, la névrite nervi optici et la moelle épinière sont réduites.
Au cours de l'évolution de la maladie, des troubles visuels apparaissent, qui dans certains cas conduisent à la cécité (nom médical amaurose). La cécité apparaît dans l'un ou les deux yeux et se développe en quelques heures ou quelques jours. De plus, un syndrome paraplégique est possible dans le cadre de la neuromyélite optique, qui est associée, par exemple, à des troubles sensoriels, des extrémités paralysées ou des troubles de la fonction vésicale.
Fondamentalement, la maladie montre un cours monophasique ou multiphasique. De plus, il peut évoluer de manière chronique. Dans les examens histologiques, des foyers démyélinisants peuvent être détectés qui sont similaires à la sclérose en plaques. Des nécroses irréversibles sont également possibles.
Diagnostic et évolution de la maladie
Si des symptômes typiques de la neuromyélite optique apparaissent, un spécialiste approprié doit être consulté immédiatement. Ce dernier discute des antécédents médicaux du patient (anamnèse) et des plaintes individuelles avec le patient concerné. Cela permet de faire un diagnostic clinique.
En relation avec cela, divers examens neurologiques sont nécessaires, dans lesquels, par exemple, des inflammations dans les nerfs optiques et la moelle épinière sont recherchées. Les dommages au cerveau, qui dans certains cas présentent des symptômes similaires, doivent également être exclus. Les anticorps aquaporine-4 sont déterminés pour rendre le diagnostic certain.
Une imagerie par résonance magnétique du crâne et de la colonne vertébrale est également nécessaire. Par exemple, la sclérose en plaques et la névrite rétrobulbaire peuvent être exclues dans le cadre du diagnostic différentiel. Il est à noter que, en particulier au début de la maladie, une différenciation exacte de la sclérose en plaques n'est pas toujours possible. La névrite rétrobulbaire est souvent associée à des troubles visuels similaires à la neuromyélite optique, mais sans atteinte de la moelle épinière.
Complications
En règle générale, la neuromyélite optique provoque une inflammation du nerf optique. Par conséquent, s'il n'est pas traité, le patient peut subir une perte de vision complète. Surtout chez les enfants ou les jeunes, la perte de vision peut entraîner de graves dommages psychologiques, voire une dépression.
Chez les enfants, la neuromyélite optique perturbe clairement le développement. En règle générale, on ne peut pas prédire universellement si la perte de vision se produira des deux côtés ou d'un côté. De plus, en raison de la neuromyélite optique, d'autres troubles de la sensibilité ou de la paralysie peuvent survenir dans différentes parties du corps. La fonction de la vessie peut être perturbée en conséquence, de sorte que les patients développent une incontinence.
La neuromyélite optique peut être traitée avec des médicaments. Si la personne affectée a perdu sa vision, celle-ci ne peut être rétablie et la perte de vision est généralement irréversible. S'il y a des plaintes psychologiques, la personne concernée dépend d'un traitement psychologique. Il n'y a généralement pas de complications. L'espérance de vie du patient n'est pas non plus affectée négativement par la neuromyélite optique.
Quand devriez-vous aller chez le médecin?
La difficulté à voir ou la douleur dans un ou les deux yeux suggère une affection oculaire. Un médecin doit déterminer s'il s'agit d'une neuromyélite optique et, si nécessaire, prendre d'autres mesures. L'aide d'un médecin est requise au plus tard lorsque le bien-être est altéré ou que d'autres troubles physiques surviennent dans les muscles, les intestins et la vessie. Les personnes qui souffrent déjà d'une maladie chronique des nerfs doivent contacter rapidement le médecin responsable si les symptômes mentionnés apparaissent.
Les personnes souffrant de troubles gastro-intestinaux ou de troubles neurologiques devraient également parler à un spécialiste le plus tôt possible afin que la myélite neurale optique puisse être reconnue et traitée avant que d'autres complications ne surviennent. Outre le médecin de famille, vous pouvez également parler à un ophtalmologiste. L'incontinence vésicale et intestinale d'accompagnement doit être traitée par un gastro-entérologue ou un autre interniste. Si vous avez une maladie musculaire, vous devriez également consulter un chirurgien orthopédiste ou un médecin du sport. Sur le long terme, les malades ont aussi souvent besoin d'un accompagnement thérapeutique.
Traitement et thérapie
Il existe différentes options pour traiter la neuromyélite optique. Ceux-ci sont utilisés en fonction du cas individuel et sont basés sur les symptômes individuels et la gravité des plaintes. Dans de nombreux cas, la neuromyélite optique se déroule en un seul épisode, elle est donc monophasique.
D'autre part, une évolution multiphasique ou chronique de la maladie est également possible. Les foyers démyélinisants reculent souvent à nouveau. Cependant, des dommages permanents dus à la mort des tissus sont également possibles. Dans le cas d'un cours intermittent, la thérapie commence par l'administration de cortisone. Dans certains cas, cependant, le patient affecté ne répond pas à la cortisone.
Le traitement diffère donc de celui de la sclérose en plaques, où des immunomodulateurs spéciaux sont principalement utilisés. Le traitement à long terme de la maladie repose sur l'administration d'immunosuppresseurs, par exemple l'ingrédient actif azathioprine.
Des études indiquent que l'anticorps rituximab pourrait également être efficace dans le traitement de la neuromyélite optique. En plus de la cortisone, les rechutes de la neuromyélite optique peuvent également être traitées par plasmaphérèse.
Vous pouvez trouver votre médicament ici
➔ Médicaments pour les paresthésies et les troubles circulatoiresPerspectives et prévisions
Le pronostic de la neuromyélite optique est favorable avec un diagnostic précoce et un traitement médicamenteux réussi. La condition préalable est que les ingrédients actifs des médicaments prescrits soient bien absorbés par l'organisme et conduisent à une régression de l'inflammation. Une amélioration ou une récupération significative est documentée chez ces patients en quelques semaines.
Si l'assistance médicale n'est pas sollicitée, le pronostic autrement favorable s'aggrave. La capacité de voir diminue continuellement et peut conduire à la cécité permanente de la personne concernée. En raison de la charge émotionnelle des plaintes, le risque de complications psychologiques est considérablement augmenté. Le pronostic s'aggrave également si la maladie devient chronique. Des dommages irréversibles au nerf optique peuvent survenir. En conséquence, la vue de la personne affectée est altérée à vie.
Les personnes qui souffrent déjà de maladies antérieures et ont donc un système immunitaire affaibli, éprouvent également un retard dans le processus de guérison ou des problèmes de santé persistants. Dans ces cas, un soutien psychothérapeutique doit avoir lieu, car une interaction de facteurs émotionnels et physiques peut souvent être observée. Les deux domaines s'influencent mutuellement et peuvent donc entraîner une amélioration de la situation globale si un soutien approprié est fourni. Les patients qui ont une maladie intermittente ou récurrente auront besoin d'un traitement médicamenteux régulier tout au long de leur vie.
la prévention
Les mesures efficaces de prévention de la neuromyélite optique ne sont pas encore connues selon l'état actuel de la recherche médicale. D'une part, il y a une incertitude sur les causes exactes de la maladie, d'autre part, il s'agit d'une maladie auto-immune.
Ces maladies peuvent généralement difficilement être évitées. Il est donc particulièrement important de consulter rapidement un spécialiste si la maladie est suspectée pour la première fois ou si des symptômes typiques apparaissent afin d'initier un traitement adéquat.
Suivi
Si vous souffrez de neuromyélite optique, des examens de suivi doivent avoir lieu même si les symptômes ne sont plus apparents. Les examens de suivi comprennent la vérification du champ visuel (champ de vision), le potentiel évoqué visuel (VEP, également: VECP = potentiels corticaux évoqués visuellement) et une imagerie par résonance magnétique (IRM) du cerveau. Le champ visuel est examiné par des ophtalmologistes. Les deux yeux sont contrôlés individuellement.
Il est testé quelle zone l'œil respectif perçoit en regardant droit devant. Une VEP est réalisée par le neurologue et une IRM est réalisée dans un cabinet radiologique. Un temps de réaction réduit dans le VEP peut indiquer une inflammation persistante ou renouvelée dans la zone de la voie visuelle, un trouble circulatoire ou des processus dégénératifs. Une IRM du cerveau fournit alors une image.
Le neurologue traitant décide laquelle des procédures doit être effectuée. S'il n'y a pas de symptômes, un seul contrôle suffit généralement. Dans certains cas, un examen de suivi annuel est recommandé.
Sur la base des résultats de l'examen, il est ensuite décidé si et sous quelle forme un nouveau traitement est nécessaire. Pour cela, il faut vérifier si l'inflammation du nerf optique fait partie d'une autre maladie. En fonction du résultat, une autre restauration a lieu. Il n'y a pas de médicament spécial pour le traitement de suivi de la neuromyélite optique.
Tu peux le faire toi-même
La maladie s'accompagne d'une détérioration progressive du nerf optique. Étant donné que les mesures d'auto-assistance ne sont pas suffisantes pour améliorer la vue, un médecin doit être consulté le plus tôt possible.
De plus, les yeux ne doivent pas être exposés à un stress excessif. Ne regardez pas directement le soleil ou toute autre source de lumière vive. Cela peut entraîner une détérioration immédiate de la vision. De plus, lors de la lecture ou du travail sur l'écran, il doit y avoir suffisamment de sources de lumière dans la zone pour que le nerf optique ne soit pas exposé à une autre surcharge. Il existe toujours un risque de dommages irréparables qui doivent être évités.
S'il y a des plaintes dans la région du dos, un soulagement permanent ou une mauvaise posture n'est pas bénéfique. Ceux-ci peuvent conduire à des altérations irréversibles du système squelettique et déclencher des maladies secondaires. Des restrictions de mobilité en seraient le résultat. En cas de symptômes inflammatoires dans le dos, de douleurs ou de tensions, il est indispensable de travailler avec un médecin.
Un système immunitaire stable doit être assuré afin que l'organisme dispose de défenses suffisantes pour le processus de guérison. Le système d'auto-guérison du corps peut être soutenu par une alimentation riche en vitamines, en évitant l'obésité et en faisant suffisamment d'exercice à l'air frais.

.jpg)


.jpg)
.jpg)




.jpg)


.jpg)