Sous un Attelles de Shin On comprend l'apparition de douleurs sur le bord d'attaque du tibia. Les symptômes apparaissent principalement après des activités sportives.
Qu'est-ce que le syndrome de Shin Splint?

© Aksana - stock.adobe.com
En médecine, ça va Attelles de Shin aussi comme Syndrome du bord tibial ou Syndrome de l'attelle de Shin désigné. Il s'agit d'un syndrome de douleur chronique qui survient principalement après une activité physique telle que le jogging intense. Il en va de même pour tous les types de sports qui sollicitent davantage les muscles du tibia. Le processus de guérison souvent lent est considéré comme problématique.
causes
Les attelles de tibia sont généralement causées par un entraînement de course intense, de longues randonnées et des sports tels que le saut en longueur ou le saut en hauteur. Fondamentalement, cependant, tout sport peut déclencher un syndrome de l'attelle de tibia qui conduit à des mouvements intenses. Le skate en fait également partie.
Chez les athlètes, les attelles de tibia sont l'une des plaintes liées au sport les plus courantes et se classent au 3e rang. La cause de la douleur est le changement de revêtement de sol au printemps et à l'automne, les changements techniques dans le tempo de la course par intervalles et un entraînement intensif au marathon.
L'augmentation soudaine du rythme de course ou de la quantité d'exercice peut également être responsable de l'apparition de l'inconfort du tibia. Un autre déclencheur possible pourrait être le port de mauvaises chaussures. Cependant, la cause la plus fréquente du syndrome de l'attelle tibiale est le saut et l'atterrissage constants.
Les athlètes qui ont une pronation, dont le pied tourne vers l'extérieur et qui utilisent des pointes sont également particulièrement touchés. En plus des athlètes, les danseurs et les soldats souffrent souvent du syndrome de la douleur.
Symptômes, maux et signes
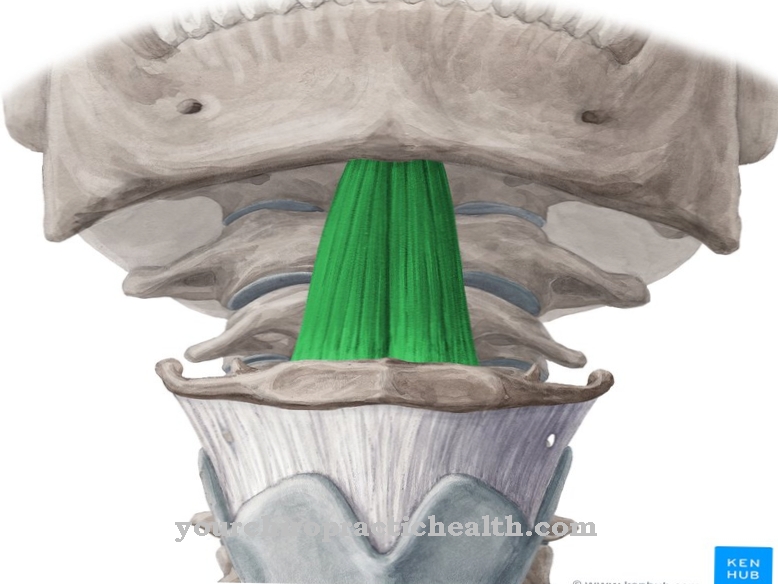
Un syndrome du bord tibial est perceptible par l'apparition soudaine d'une douleur intense sur le bord du tibia. Si la charge est réduite, la douleur redescend. Si la charge augmente à nouveau, l'athlète affecté ressent à nouveau immédiatement de la douleur.
Les médecins distinguent deux formes de syndrome de l'attelle tibiale. Il y a le syndrome du bord tibial médial et latéral: dans le syndrome du bord tibial médial, la douleur survient dans la partie inférieure du bord tibial. La forme latérale, par contre, apparaît dans le tibia supérieur.
La douleur est ressentie comme vive ou sourde. Bien qu'ils n'apparaissent initialement que lors du déplacement, ils peuvent également apparaître ultérieurement à l'état de repos. En raison de la forte pression exercée sur les zones touchées, la peau est parfois très élastique. La tension cutanée peut également provoquer des douleurs.
Certains patients présentent également des troubles de la sensibilité dans les zones tendues de la peau. Dans certains cas, la forte pression affecte les muscles, ce qui limite certains mouvements musculaires. Parfois, des nécroses se forment également dans les zones musculaires touchées. Cela peut provoquer d'autres symptômes tels que la fatigue et une forte fièvre. Dans le pire des cas, une septicémie potentiellement mortelle (empoisonnement du sang) s'installe.
Diagnostic et évolution de la maladie
En cas de suspicion de syndrome de l'attelle tibiale, le médecin traitant mène d'abord une discussion détaillée avec le patient. Il demande quelles sont les tensions sous lesquelles les plaintes se produisent et si elles ont déjà été présentées. Le quota courant du patient et s'il a des maladies thromboemboliques préexistantes jouent également un rôle important.
Un examen physique aura lieu après l'anamnèse. Un gonflement peut généralement être vu le long du bord du tibia. Si le médecin exerce une pression sur le gonflement, une douleur prononcée devient apparente. De plus, le médecin utilise des procédures d'examen d'imagerie telles que la prise de rayons X.
De cette manière, les fractures de stress ou l'inflammation du périoste peuvent être déterminées. Il est également possible de réaliser une imagerie par résonance magnétique ou une scintigraphie. Ces procédures sont principalement utilisées lorsqu'une fracture de stress est suspectée.
Les diagnostics différentiels sont également importants afin d'exclure d'autres maladies susceptibles de provoquer des plaintes de ce type.C'est un syndrome des loges, une maladie artérielle périphérique des membres inférieurs et des troubles de l'écoulement veineux.
L'évolution d'un syndrome d'attelle tibiale varie considérablement d'un patient à l'autre. Alors que les symptômes ne durent que quelques heures pour certaines personnes, d'autres en souffrent pendant plusieurs semaines. Si le tibia n'est pas épargné, la douleur augmentera en intensité et la maladie durera plus longtemps.
Complications
Avec ce syndrome, les personnes touchées souffrent principalement de douleurs très intenses. La douleur survient principalement au niveau du tibia, de sorte qu'il peut également y avoir des restrictions de mouvement et donc dans la vie quotidienne de la personne concernée. En règle générale, la douleur survient pendant l'exercice. Cependant, ils peuvent également apparaître sous forme de douleurs au repos et provoquer une gêne la nuit.
En conséquence, de nombreux patients souffrent également d'insomnie ou de troubles mentaux. Une paralysie ou d'autres troubles de la sensibilité peuvent également survenir en raison du syndrome de l'attelle tibiale et continuer à compliquer la vie quotidienne de la personne touchée. Des nécroses se développent et les personnes touchées semblent souvent fatiguées et épuisées. De plus, le syndrome de l'attelle tibiale peut également conduire à une intoxication sanguine qui, dans le pire des cas, peut entraîner la mort de la personne concernée.
Le syndrome peut également entraîner une fièvre sévère. Le traitement de ce syndrome peut généralement être effectué à l'aide de médicaments. Il n'y a pas de complications. Cependant, de nombreuses personnes atteintes dépendent également de divers exercices pour restaurer la mobilité. L'espérance de vie du patient n'est pas non plus affectée négativement par le syndrome.
Quand devriez-vous aller chez le médecin?
Une visite chez un médecin est généralement nécessaire pour les attelles de tibia. Il ne peut pas se guérir, de sorte que la maladie doit toujours être examinée et traitée par un médecin. C'est le seul moyen d'éviter d'autres complications et plaintes. Un médecin doit être consulté si la personne concernée souffre de douleurs très intenses au tibia.
La douleur peut prendre la forme de douleur de stress ou de douleur au repos et avoir un effet très négatif sur la qualité de vie de la personne concernée. Surtout, une douleur vive est une indication du syndrome de l'attelle tibiale et doit être examinée par un médecin si elle survient sur une longue période.
De plus, si les symptômes persistent pendant une longue période, une forte fièvre ou une fatigue sévère indiquent également le syndrome de l'attelle tibiale. Si les attelles de tibia ne sont pas traitées, dans le pire des cas, un empoisonnement du sang peut survenir. Le syndrome de l'attelle de Shin est diagnostiqué et traité par un chirurgien orthopédiste. En cas d'urgence ou de douleur aiguë après un accident, vous pouvez également vous rendre à l'hôpital ou appeler directement un médecin urgentiste. L'espérance de vie de la personne touchée n'est généralement pas réduite par cette maladie.
Traitement et thérapie
En règle générale, le syndrome de l'attelle tibiale est traité de manière conservatrice. L'accent est particulièrement mis sur la protection des jambes. Si un entraînement supplémentaire est nécessaire, il doit être limité aux exercices qui ne sollicitent pas le tibia. Il s'agit notamment du vélo ou de la natation.
Dans le cas du syndrome du bord tibial aigu, le patient peut mettre des bandages de pommade avec des analgésiques. Une autre option consiste à prendre des analgésiques. Si ces traitements ne s'améliorent pas, une solution de cortisone peut être injectée dans les zones touchées. Les exercices de physiothérapie sont également considérés comme utiles. Si les symptômes persistent malgré des mesures thérapeutiques conservatrices, une intervention chirurgicale peut être utile.
Le chirurgien fend le fascia du muscle afin d'abaisser la pression. À cette fin, des procédures endoscopiques mini-invasives sont de plus en plus utilisées au lieu d'interventions ouvertes. Les chances de succès de l'opération sont jugées positives. Plus de 60 pour cent de tous les patients ne ressentaient plus aucun symptôme après la procédure. Après environ quatre semaines, le patient peut recommencer à faire de l'exercice.
Vous pouvez trouver votre médicament ici
➔ Médicaments contre la douleurla prévention
Pour éviter les attelles de tibia, des mesures préventives sont possibles. L'athlète ne doit pas augmenter la quantité de son entraînement par semaine de plus de dix pour cent. De cette façon, il donne à ses tendons et à ses muscles suffisamment de temps pour se préparer aux nouvelles charges. Des chaussures de course assorties sont également importantes.
Suivi
Les personnes touchées doivent porter de toute urgence des protège-tibias lorsqu'ils pratiquent un sport. Cela peut offrir une protection suffisante contre les complications en cas d'accidents et d'influences externes indésirables. Si la personne ressent de la douleur ou d'autres complications, elle doit faire une pause immédiatement. Dans un tel cas, le tibia affecté doit être suffisamment épargné.
Les personnes touchées devraient généralement se détendre et se reposer beaucoup afin de pouvoir s'améliorer rapidement. Toutes les activités menées doivent donc être adaptées de toute urgence à la maladie. Cela s'applique également au travail. Si un travail est exercé dans lequel le tibia est fortement sollicité, les malades devraient envisager de changer cet emploi.
La physiothérapie doit également être recherchée. Là, les personnes touchées peuvent apprendre à éviter une mauvaise posture afin qu'il n'y ait pas de tension supplémentaire sur le tibia. Les chaussures des personnes atteintes doivent également être adaptées à la maladie. La taille des chaussures doit être adaptée au pied et les chaussures ne doivent pas ou seulement avoir des talons limités.
Les personnes touchées devraient envisager de mettre des semelles dans leurs chaussures. Cela peut conduire à un soulagement rapide des symptômes. Les personnes touchées doivent également s'assurer qu'elles empêchent une tension unilatérale sur le corps, car cela peut également aggraver les symptômes.
Tu peux le faire toi-même
Lors de la pratique d'activités sportives, une protection adéquate du tibia doit être portée. Cela aide contre les influences extérieures indésirables, amortit les accidents et peut protéger contre un stress sévère. Si les premiers troubles ou déficiences surviennent, des phases de repos doivent être prises et le corps doit être suffisamment épargné. Une période de régénération est nécessaire pour que les symptômes puissent être atténués et qu'une amélioration se produise.
En principe, la pratique d'activités physiques doit être adaptée aux besoins de la personne concernée et de son organisme. Évitez les situations de surcharge. Dans la vie de tous les jours, les exercices physiothérapeutiques peuvent être effectués par vous-même, de sorte qu'il n'y ait pas de stress inapproprié ou une mauvaise posture. Les chaussures portées doivent être contrôlées et, si nécessaire, optimisées. Les talons ne doivent pas être trop hauts et la chaussure doit être adaptée à la taille du pied.
Dans certains cas, les symptômes sont déjà soulagés lorsque les semelles sont portées. De plus, il faut vérifier sur quel revêtement de sol la personne concernée se déplace la plupart du temps. Une surface trop dure peut, par exemple, déclencher une augmentation des irrégularités physiques lors de la course. Dans le cadre de l'auto-assistance, il est important de s'assurer que le stress physique unilatéral est évité. Ceux-ci peuvent avoir un impact négatif sur le système squelettique ou les muscles.

.jpg)




.jpg)

.jpg)








.jpg)