Patient avec Syndrome de Schnitzler souffrent d'urticaire chronique, de douleurs osseuses et d'une augmentation des anticorps monoclonaux dans la fraction gamma. Une thérapie causale pour la maladie auto-immune n'existe pas encore car l'étiologie est inconnue. La thérapie PUVA a fait ses preuves contre l'urticaire.
Qu'est-ce que le syndrome de Schnitzler?

© rumruay - stock.adobe.com
le Syndrome de Schnitzler est une maladie rare et jusqu'à présent sous-diagnostiquée qui porte le nom du dermatologue français L. Schnitzler. Il est devenu la première personne à décrire la maladie en 1972. À peine quelques centaines de cas ont été connus depuis la découverte. En moyenne, la maladie survient le plus souvent après l'âge de 50 ans. Dans le passé, il y avait rarement des personnes de moins de 35 ans.
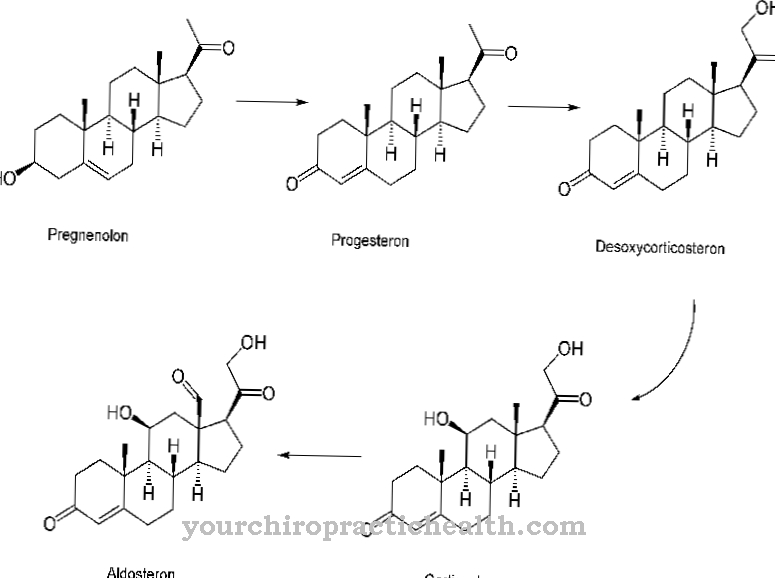
Le syndrome de Schnitzler est caractérisé par une urticaire chronique et une augmentation pathologique des anticorps monoclonaux dans la fraction gamma des protéines sanguines. Les anticorps monoclonaux ont une structure moléculaire identique et se spécialisent dans le même déterminant de l'antigène spécifique.
Compte tenu de sa rareté, le syndrome de Schnitzler n'a pas encore fait l'objet de recherches concluantes. La majorité de tous les résultats de recherche proviennent de recherches récentes et concernent seulement une centaine de cas connus. En raison de cette situation de recherche, tous les liens avec le syndrome de Schnitzler doivent être considérés comme plutôt incertains.
causes
Les résultats des recherches actuelles sur le syndrome de Schnitzler suggèrent une étiologie auto-immunologique. Cependant, la relation causale n'a pas fait l'objet de recherches concluantes. La recherche est basée sur la suggestion de la maladie auto-immune principalement sur les anticorps monoclonaux de la fraction gamma, qui étaient auparavant détectables chez tous les patients.
L'étiologie des maladies auto-immunes est mal connue. Une mauvaise programmation du système immunitaire est considérée comme la cause du groupe de la maladie. La principale cause du syndrome de Schnitzler qui déclenche l'apparition de la maladie reste dans l'obscurité. Certaines infections virales doivent être envisagées, par exemple.
Cependant, aucune maladie antérieure commune n'a pu être identifiée dans les cas examinés jusqu'à présent. En raison du petit nombre de cas connus, la recherche sur la cause prendra probablement des années, voire des décennies.
Symptômes, maux et signes
Les premiers symptômes du syndrome de Schnitzler proviennent de la zone de l'urticaire. Dans presque la moitié de la phase précoce sans démangeaisons, mais cela peut devenir des démangeaisons à mesure que la maladie progresse. La fièvre périodique et la perte de poids dominent le tableau. Il en va de même pour l'arthralgie. Les ruches surviennent principalement sur le tronc, les bras et les jambes. Habituellement, les paumes, la plante des pieds, la tête et le cou ne sont pas affectés par les lésions.
Des angio-œdèmes et des douleurs osseuses ont également été rapportés chez certains patients. Un gonflement des ganglions lymphatiques, une hépatosplénomégalie et une fatigue peuvent également se développer. La rate et le foie sont hypertrophiés chez certains patients. Le syndrome de Schnitzler est chronique et peut entraîner une amylose systémique.
De plus, plus de dix pour cent des cas développent des maladies lymphoprolifératives telles que le lymphome ou la maladie de Waldenström. Il faut généralement dix, voire vingt ans pour que ces complications se produisent.
Diagnostic et évolution de la maladie
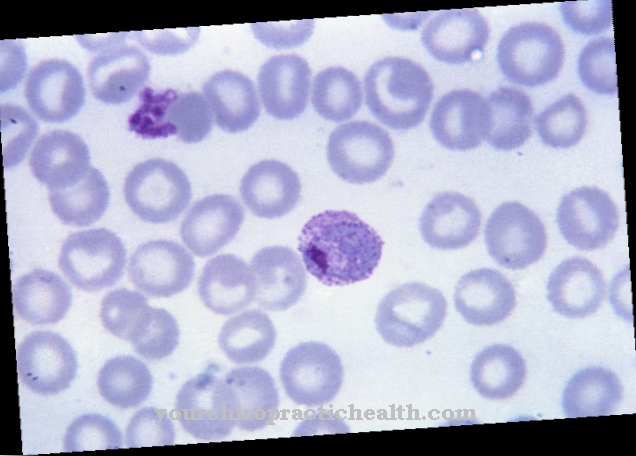
Le dermatologue diagnostique le syndrome de Schnitzler sur la base de tests cliniques et de laboratoire. L'immunoélectrophorèse montre une gammapathie monoclonale. De plus, l'ESR peut être considérablement augmentée. Des irrégularités telles qu'une leucocytose, une thrombocytose ou une anémie peuvent être observées dans la formule sanguine. En termes de diagnostic différentiel, le syndrome de Still de l'adulte doit être envisagé en particulier.
Les lymphomes, la cryoglobulinémie ou le lupus érythémateux disséminé doivent également être pris en compte dans le diagnostic différentiel. Il en va de même pour l'œdème de Quincke, le syndrome hyper-IgD, le syndrome CINCA et le syndrome de Muckle-Wells. Jusqu'à présent, la recherche a supposé un nombre élevé de patients non signalés qui ont vraisemblablement été mal diagnostiqués en raison du grand nombre de diagnostics différentiels.
L'espérance de vie des patients atteints du syndrome de Schnitzler n'est pas affectée. Cependant, des examens réguliers sont indiqués afin de détecter en temps utile les maladies secondaires lymphoprolifératives.
Complications
Diverses complications peuvent survenir à la suite du syndrome de Schnitzler. La perte de poids et les maladies secondaires telles que l'urticaire sont typiques de la maladie. Cela peut être accompagné d'un œdème, de douleurs osseuses et d'un gonflement des ganglions lymphatiques. La fatigue chronique survient rarement.
Lorsque la rate et le foie sont hypertrophiés, cela peut provoquer diverses affections telles que des douleurs persistantes et une inflammation des organes. Dans plus de dix pour cent des cas, des maladies telles que le lymphome ou la maladie de Waldenström se développent - des complications qui surviennent généralement dix à vingt ans après la maladie. L'inflammation chronique comporte également un risque d'amylose, qui à son tour est associée à de graves complications. Enfin, le syndrome de Schnitzler augmente le risque de thrombose et de maladies osseuses.
Le traitement de cette maladie rare comporte un risque d'effets secondaires et d'interactions graves. Les analgésiques utilisés peuvent parfois provoquer une anémie inflammatoire. L'utilisation d'antihistaminiques et de chloroquine peut entraîner des troubles gastro-intestinaux, des douleurs dans les membres et les muscles et souvent aussi des irritations cutanées. Des démangeaisons, des nausées et des rougeurs de la peau peuvent survenir dans le cadre du traitement PUVA. L'acné, la pigmentation de la peau et l'inflammation des follicules pileux sont très rares. Des saignements dans le lit de l'ongle peuvent également survenir dans de rares cas.
Quand devriez-vous aller chez le médecin?
Le syndrome de Schnitzler doit toujours être traité par un médecin. Cette maladie ne peut pas se guérir d'elle-même, de sorte que la personne concernée est généralement toujours dépendante d'un traitement médical. Ce n'est que par un traitement précoce et direct que d'autres complications peuvent être évitées.
Un médecin doit être consulté si le patient a des démangeaisons très sévères. Il n'est pas rare qu'une fièvre et une perte de poids importante se produisent. Si ces plaintes surviennent sans raison particulière, un médecin doit être consulté immédiatement. De plus, une douleur osseuse intense ou une fatigue générale et une fatigue indiquent souvent le syndrome de Schnitzler et doivent également être examinées par un médecin.
Dans le cas du syndrome de Schnitzler, le médecin de famille peut être vu. Un traitement supplémentaire est ensuite effectué par un spécialiste respectif, bien qu'une guérison complète ne soit généralement pas possible. Étant donné que le syndrome de Schnitzler peut également entraîner des plaintes psychologiques ou une dépression, un psychologue doit également être consulté.
Thérapie et traitement
La thérapie du syndrome de Schnitzler s'avère tout aussi difficile que le diagnostic. Étant donné que les causes n'ont pas été élucidées de manière concluante, aucune thérapie causale n'est disponible. Seules les thérapies symptomatiques peuvent être mises en œuvre. Le traitement symptomatique peut également être difficile. L'urticaire en particulier est difficile à traiter car les AINS sont de courte durée ou inefficaces pour les patients.
Il en va de même pour les antihistaminiques, l'hydrochloroquine ou la chloroquine. Jusqu'à présent, les patients ont reçu des glucocorticoïdes, des immunoglobulines et une plasmaphérèse à titre expérimental. Cependant, ces mesures ne se sont pas non plus avérées efficaces contre les ruches. Seule la thérapie PUVA s'est avérée être la solution dans certains cas. Le traitement est plus facile pour les crises de fièvre intermittentes et les douleurs osseuses.
Les AINS conviennent à la thérapie dans ce contexte. L'anémie inflammatoire se présente parfois comme une complication du traitement. Dans le passé, cependant, les patients présentant cette complication pouvaient être traités avec succès avec des glucocorticoïdes. Dans des cas individuels de maladie, les patients ont reçu des antagonistes de l'interleukine-1. Ce traitement s'est avéré efficace dans des cas individuels. En plus du traitement, la surveillance des patients est une étape préventive importante.
Les complications telles que le lymphome doivent être traitées dès que possible. Les patients atteints du syndrome de Schnitzler sont donc invités à surveiller attentivement leur propre évolution de la maladie et à contacter un médecin en cas de suspicion de complications. Bien que le patient de Schnitzler soit décédé d'une complication du syndrome lors de la première description, la vie des patients d'aujourd'hui n'est pas en danger immédiat grâce aux progrès médicaux.
Vous pouvez trouver votre médicament ici
➔ Des médicaments pour renforcer la défense et le système immunitairela prévention
Les causes du syndrome de Schnitzler sont encore inconnues. La même chose est vraie pour à peu près toutes les autres maladies auto-immunes. Pour cette raison, le syndrome peut difficilement être évité au vu de la situation de la recherche.
Suivi
Le suivi du syndrome de Schnitzler se concentre sur le traitement des symptômes caractéristiques. En règle générale, la gravité et sa durée varient. Les symptômes typiques du syndrome de Schnitzler sont l'urticaire chronique (urticaire), les douleurs osseuses et musculaires, les douleurs articulaires, les crises de fièvre, la fatigue et les infections oculaires.
Les symptômes apparus peuvent généralement être atténués par des anti-inflammatoires (diclofénac, ibuprofène) ou de fortes doses de cortisone. Cependant, une utilisation prolongée de cortisone peut entraîner des effets secondaires graves. Après le séjour clinique, des visites régulières chez un médecin sont recommandées pour les diagnostics de routine. Les résultats cliniques doivent être surveillés en permanence pendant le suivi.
Des tests sanguins sont nécessaires tous les trois mois. Pour les soins de suivi du syndrome de Schnitzler en général, la consommation de certains aliments n'a aucune influence sur l'évolution des symptômes. En été, les symptômes peuvent être moins prononcés qu'en hiver. Dans certains cas, les effets de la substance inflammatoire interleukine-1 peuvent être inhibés par des médicaments.
Les symptômes typiques restent alors à l'écart. Une autre tâche des soins de suivi est d'identifier les maladies résultant du syndrome de Schnitzler à un stade précoce. Il peut donc y avoir un risque d'amylose. Il ne peut être exclu que le système hématopoïétique devienne malade (lymphome). Le syndrome de Schnitzler doit être traité à vie.
Tu peux le faire toi-même
Dans le syndrome de Schnitzler, la mesure d'auto-assistance la plus importante consiste à protéger les articulations touchées et à modifier votre mode de vie en conséquence. Les personnes affectées doivent être intensivement informées des mesures nécessaires par un spécialiste avant de commencer le traitement.
Dans le cas de changements cutanés persistants, des remèdes maison ou des remèdes homéopathiques peuvent également être utiles. Le patient doit consulter son médecin de famille, qui peut prendre des mesures supplémentaires contre les démangeaisons, les rougeurs et les saignements. La stabilité des os et des articulations peut être améliorée par des mesures de physiothérapie appropriées. Le patient doit contacter un physiothérapeute et, si possible, pratiquer de manière autonome à domicile.
Un traitement rapide à l'hôpital est nécessaire pour les complications graves telles que l'amylose AA. Il est préférable que les proches consultent le service d'urgence médicale afin que les contre-mesures nécessaires puissent être prises immédiatement. Des médicaments d'urgence peuvent être administrés. La tâche principale du médecin est de vérifier les sites d'injection. Si une inflammation ou d'autres plaintes surviennent ici, un traitement supplémentaire est nécessaire. En cas d'autres symptômes inhabituels, le médecin doit être informé.


.jpg)










.jpg)
.jpg)

.jpg)