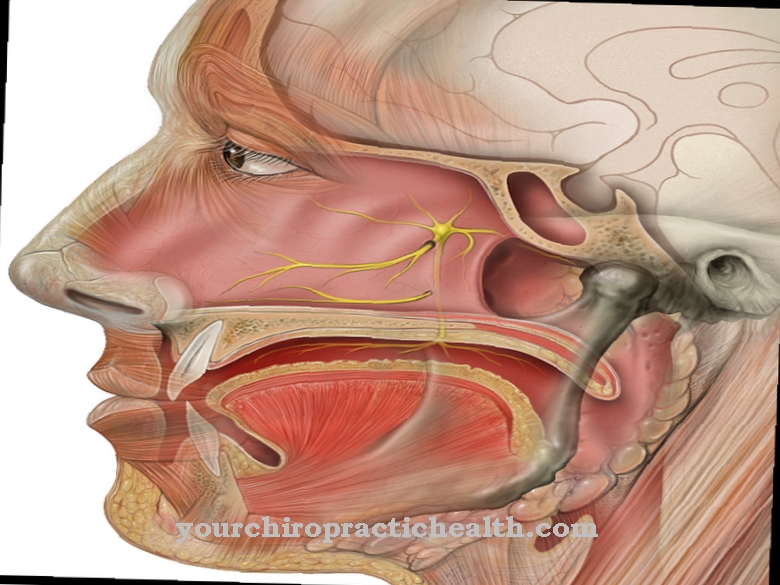
Comme maladie parodontale apicale est appelée inflammation de l'extrémité de la racine des dents. C'est l'une des infections odontogènes.
Qu'est-ce que la maladie parodontale apicale?

© Henrie - stock.adobe.com
La parodontite apicale est une inflammation bactérienne qui se produit à l'extrémité de la dent. Il porte également les noms Inflammation de l'extrémité des racines, ostite apicale ou parodontite apicale. Il est compté parmi les infections odontogènes.
La parodontite apicale se produit lorsque des bactéries nocives atteignent l'extrémité de la racine via un canal radiculaire enflammé. Les germes peuvent également pénétrer la dent via des poches gingivales profondément localisées et l'affecter. Il n'est pas rare que la pulpe de la dent affectée soit déjà morte.Les dentistes parlent alors d'une dent morte ou non vitale. La parodontite apicale survient à la fois aiguë et chronique.
causes
La parodontite apicale est généralement causée par une carie dentaire. Les lésions dentaires qui en résultent permettent aux bactéries d'accéder à la dent. La parodontite apicale est souvent précédée d'une inflammation de la pulpe dentaire (pulpite). La personne affectée ne ressent pas toujours de douleur.
D'autres raisons de l'apparition d'une inflammation de la pointe de la racine peuvent être un traumatisme causé par un traitement dentaire ou des fractures de la dent. Dans certains cas, le grincement de la dent entraîne une pulpite douloureuse. Cependant, l'inflammation peut également être presque indolore. Au fur et à mesure que la maladie progresse, la pulpe dentaire meurt progressivement. Les germes nocifs se propagent de plus en plus dans le système canalaire.
Finalement, ils peuvent envahir la mâchoire voisine. Le système immunitaire réagit alors en décomposant l'os mal perfusé et en le remplaçant par du tissu de granulation, dont la circulation sanguine est meilleure. Dans de rares cas, la cause de la parodontite apicale n'est pas de nature bactérienne, mais est causée par une irritation chimique. Leurs origines sont principalement des dépôts de racines médicinales ou des obturations de racines.
Vous pouvez trouver votre médicament ici
➔ Médicaments contre le tartre et la décoloration des dentsSymptômes, maux et signes
Les symptômes de la parodontite apicale varient. L'inflammation aiguë de la pointe de la racine présente souvent des symptômes tels que la douleur lors de la morsure ou lors de coups sur la dent. Une inflammation accompagnatrice de la pulpe dentaire est également possible, dans laquelle le patient sent faussement que la dent affectée s'allonge.
Si l'inflammation de l'extrémité de la racine suit une évolution chronique, on parle de parodontite apicale principalement chronique. Dans la plupart des cas, il n'y a pas de douleur. Cependant, il existe un risque que l'inflammation se transforme en forme chronique et provoque ensuite de la douleur. Sans traitement approprié de la parodontite apicale, elle menace d'affecter la mâchoire.
Les dentistes appellent cela un granulome apical ou un abcès apical. Dans certains cas, une fistule se forme également. Une sensibilité apicale, accompagnée d'un gonflement et d'une rougeur, est également envisageable. Il n'est pas rare que la dent réagisse de manière sensible au contact avec la langue.
S'il y a une dent pulpeuse, il y a un risque qu'elle provoque d'autres maladies. Cela peut être une névralgie, une inflammation répétée des organes, des maladies rhumatismales ou des allergies.
Diagnostic et cours
La parodontite apicale peut être diagnostiquée à l'aide d'un examen aux rayons X. Cependant, l'éclaircissement typique, signe certain d'une pointe de racine enflammée, ne peut être reconnu qu'au bout de quelques semaines. La première indication est un écart parodontal élargi.
Les radiographies ne peuvent déterminer s'il y a des changements dans la densité osseuse que lorsque l'os a déjà perdu 30 pour cent de sa teneur en minéraux, ce qui prend cependant plusieurs jours ou semaines. Si les symptômes ne sont que mineurs et que la radiographie ne fournit pas suffisamment d'informations, une autre image doit être prise après trois mois.
Pour diagnostiquer une dent morte, un test de vitalité est effectué. Si la dent réagit au froid, cela indique que le nerf n'est pas encore mort. De plus, une dent morte peut être extrêmement sensible à un test de cognement. Si la dent ne s'est pas encore complètement relâchée, la parodontite apicale suit généralement une évolution positive après un traitement dentaire approprié.
Cependant, si le relâchement est très prononcé, la dent est perdue. Dans la plupart des cas, cependant, la dent affectée peut être préservée par une résection radiculaire.
Complications
Étant donné que la parodontite apicale est généralement chronique, se développe sur de nombreuses années et n'est douloureuse que dans de rares cas, elle passe souvent inaperçue pendant une longue période. À un moment donné, cependant, les dents commencent à vaciller et à tomber. Par conséquent, un bon pronostic dépend du début précoce du traitement.
Même si les mesures d'entretien appropriées commencent à temps, un dixième des patients subit une perte tissulaire sévère et une destruction de l'os. Il s'agit d'une forme réfractaire qui affecte principalement les molaires. En plus de la perte de dents ultérieure, d'autres conditions médicales générales peuvent également se développer.
Des abcès surviennent et le niveau de souffrance continue d'augmenter. Le risque de crise cardiaque ou de lésions des organes internes augmente. Les personnes atteintes de maladies antérieures graves sont prédestinées à la parodontite apicale. Une interaction négative peut être observée dans le diabète sucré et la parodontose apicale.
Le diabète sucré peut favoriser le développement de la maladie parodontale. La maladie parodontale, à son tour, réduit les perspectives par ailleurs bonnes d'une légère augmentation chronique de la glycémie. La parodontite apicale peut également être risquée pour les femmes enceintes, car la probabilité d'un avortement ou d'une fausse couche augmente.
Quand devriez-vous aller chez le médecin?
Si vous avez mal aux dents, en particulier lorsque vous mordez ou cognez la dent, un dentiste doit être consulté. Les symptômes suggèrent un trouble dentaire grave qui nécessite un traitement immédiat. Le médecin peut déterminer s'il s'agit d'une parodontite apicale ou d'une autre maladie de la région buccale ou dentaire sur la base d'un examen aux rayons X et d'une anamnèse.
De plus, il peut reconnaître des gonflements, des rougeurs et des fistules et conclure ainsi à une parodontite apicale. D'autres signes avant-coureurs qui nécessitent une évaluation par un médecin comprennent les dents sensibles au toucher et la sensation que la dent affectée a grossi. Souvent, il y a aussi une mauvaise haleine et des abcès qui doivent être clarifiés par eux-mêmes.
Dans les cas moins graves, la parodontite apicale évolue lentement et sans complications majeures. Si aucun symptôme ne s'est encore développé, les dents doivent être examinées tous les trois mois. Le médecin peut suggérer un traitement au moment opportun et prévenir de manière fiable d'autres complications de la parodontite apicale.
Médecins et thérapeutes dans votre région
Traitement et thérapie
Pour traiter efficacement la parodontite apicale, un traitement de canal doit être effectué. Comme la douleur irradie également vers les dents voisines, il n'est pas toujours facile de déterminer l'emplacement de la dent responsable. Dans le cas où une pulpite est présente en plus de la parodontite apicale, celle-ci est traitée en même temps.
Comme alternative au traitement canalaire, l'extraction dentaire peut également être envisagée. Cela est particulièrement vrai en cas de dégradation marginale importante de l'os ou si la couronne dentaire a été gravement endommagée par des caries. Parfois, une parodontite apicale peut également être observée sur des dents ayant subi un traitement de canal radiculaire il y a longtemps.
Ensuite, un nouveau remplissage de la racine ou une résection de l'extrémité de la racine (WSR) est nécessaire. Le dentiste enlève la pointe de la racine de la dent. Dans cette zone, il y a souvent des canaux secondaires qui ne peuvent pas être traités en raison de leur petite taille. Environ un an après le traitement du canal radiculaire, le dentiste vérifiera la guérison de l'inflammation de l'extrémité de la racine à l'aide d'une radiographie. Si le processus de guérison échoue, une apicectomie doit être pratiquée.
Perspectives et prévisions
La parodontite apicale a une évolution progressive de la maladie sans l'utilisation de soins médicaux et de traitements dentaires. Cela se termine finalement par la perte de la dent. Le bien-être général est affaibli et les bactéries peuvent attaquer d'autres dents de la bouche. Si la personne concernée ne cherche pas de traitement médical, d'autres pertes de dents et des processus inflammatoires dans la bouche se produisent.
L'évolution de la maladie est insidieuse et se déroule sur de nombreuses années. Cependant, il ne peut pas être arrêté avec des possibilités naturelles et des pouvoirs d'auto-guérison. Avec des soins médicaux, le patient a un bon pronostic. En raison des possibilités médicales actuelles, en fonction de la gravité de la maladie, le traitement dentaire peut être fourni avec ou sans prothèse dentaire ultérieure.
Chez certains patients, la région touchée reçoit des médicaments et la zone dentaire malade est enlevée. Si ceux-ci sont importants, la dent retirée est ensuite reconstituée avec des préparations de remplacement. De plus, la propagation des germes est stoppée par des médicaments. Le patient peut sortir du traitement comme guéri en peu de temps.
Des contrôles réguliers sont ensuite effectués pour éviter une nouvelle infestation bactérienne. Si le patient y adhère et contribue à maintenir sa santé dentaire grâce à une hygiène dentaire quotidienne complète, il restera définitivement exempt de symptômes.
Vous pouvez trouver votre médicament ici
➔ Médicaments contre le tartre et la décoloration des dentsla prévention
Les maladies dentaires telles que la carie dentaire et la parodontite apicale qui en résulte sont causées par la plaque dentaire. Pour qu'il n'y ait pas de plaintes en premier lieu, l'enlèvement régulier des dépôts est extrêmement important. De plus, les dents doivent être soigneusement nettoyées plusieurs fois par jour.
Suivi
La parodontite apicale est une affection qui doit être traitée par le dentiste. Après la thérapie, non seulement le dentiste est responsable des soins de suivi, qui sont effectués grâce à des contrôles réguliers. Le patient est également impliqué dans le suivi par une participation active à la vie quotidienne. L'hygiène bucco-dentaire est très importante dans ce contexte.
La parodontite apicale étant une maladie bactérienne, il est essentiel que les bactéries de la bouche ne soient pas exposées aux attaques. Ainsi, le tartre peut être évité ainsi que la plaque molle, qui provoque à nouveau le développement des processus parodontaux. Le brossage est toujours nécessaire et les techniques de brossage correctes peuvent être apprises du dentiste. Le nettoyage professionnel des dents (PZR) chez le dentiste élimine la plaque dure et molle et peut également être le bon moment pour apprendre la bonne technique de brossage.
Une dent traitée aux racines est souvent très sensible et peut être épargnée par la mastication pendant quelques jours. Cependant, il est essentiel de s'abstenir de fumer lors du suivi parodontal. La nicotine et la maladie parodontale sont étroitement liées l'une à l'autre, ce qui est clairement à prouver. La nicotine a même la propriété d'obscurcir parfois la maladie parodontale existante dans ses symptômes, ce qui empêche la détection précoce de la maladie et retarde ainsi le traitement en temps opportun.
Tu peux le faire toi-même
La parodontite apicale nécessite toujours un traitement médical. Les méthodes médicales conventionnelles peuvent cependant être optimisées pour la vie quotidienne en prenant quelques mesures et conseils d'auto-assistance.
Tout d'abord, un changement de régime est recommandé. Étant donné que les dents et la cavité buccale peuvent être extrêmement sensibles pendant la maladie, les aliments particulièrement tranchants, chauds ou irritants doivent être supprimés du menu. De même, les aliments acides et fortement sucrés ainsi que divers aliments et médicaments de luxe qui pourraient endommager la mâchoire et les dents. Les produits qui endommagent les dents sont mieux remplacés par une alimentation saine et équilibrée. Pendant la phase aiguë, les soupes légères, les fruits et légumes à la coque et les aliments pour bébés sont particulièrement recommandés.
Pour protéger les dents, des soins dentaires réguliers et approfondis sont également importants. Les personnes atteintes de parodontite apicale doivent se nettoyer les dents plusieurs fois par jour avec une brosse à dents et du fil dentaire. Afin de ne pas irriter davantage les zones enflammées, des produits de soin doux doivent être utilisés. En général, les mesures mentionnées sont mieux élaborées en collaboration avec le médecin. De cette manière, les mesures quotidiennes peuvent compléter de manière optimale le traitement médical conventionnel sans entraîner de complications.

.jpg)




.jpg)



.jpg)

.jpg)