Dans lequel Syndrome de Boerhaave c'est une rupture (déchirure) de la paroi de l'œsophage. Elle survient généralement à la suite d'une augmentation de la pression déclenchée par des vomissements sévères. Le taux de mortalité est supérieur à 90 pour cent si la perforation n'est pas traitée rapidement.
Qu'est-ce que le syndrome de Boerhaave?

© lom123 - stock.adobe.com
Le syndrome de Boerhaave est à différencier du syndrome de Mallory-Weiss. Il en résulte une perforation de la membrane muqueuse entre l'œsophage et l'estomac ainsi que des perforations œsophagiennes traumatiques (ruptures œsophagiennes). La maladie de Boerhaave, en revanche, est limitée à l'œsophage lui-même et pénètre dans toutes les couches de l'œsophage. La rupture survient spontanément et nécessite un traitement chirurgical immédiat.
La maladie est très rare et les données épidémiologiques sont rares. Environ 10 à 15 pour cent de toutes les perforations œsophagiennes peuvent être attribuées au syndrome, avec seulement environ 900 cas connus dans la littérature jusqu'en 1990. Les hommes sont plus fréquemment touchés que les femmes, ce qui a été attribué à une proportion plus élevée d'hommes alcooliques. Dans plus de 80% des cas connus, les hommes étaient atteints du syndrome de Boerhaave. La maladie survient également rarement chez les enfants, les personnes âgées de 20 à 40 ans étant en moyenne touchées.
causes
La cause du syndrome de Boerhaave est une augmentation soudaine et brutale de la pression dans la trachée. Dans le même temps, une pression négative est créée dans la poitrine, appelée pression intrathoracique. On pense que l'amplitude de l'augmentation de pression est moins importante que la vitesse à laquelle la pression augmente. Cela est dû aux examens des cadavres. Ceux-ci ont révélé une perforation de l'œsophage inférieur dans le tiers distal avec une augmentation soudaine de la pression entre 150 et 200 mmHG.
Plus de 90% des ruptures se situent dans le tiers inférieur à l'arrière gauche. La raison en est la faible résistance musculaire déterminée anatomiquement. Habituellement, le déclencheur de la perforation est un vomissement massif, ce qui lui a valu le nom de perforation œsophagienne émétogène. Dans la plupart des cas, ces vomissements sont déclenchés par une consommation excessive d'alcool, à laquelle le corps et surtout l'estomac ne peuvent plus faire face.
D'autres causes peuvent être une tension physique excessive ou une pression excessive, comme le suggère la littérature. Mais un grand nombre de maladies peuvent également déclencher une rupture spontanée de l'œsophage. Ceux-ci incluent le reflux gastro-œsophagien ou l'oesophagite. Le premier est une condition dans laquelle les sécrétions gastriques refluent dans l'œsophage.
Vous pouvez trouver votre médicament ici
➔ Médicaments contre les vomissements et les nauséesSymptômes, maux et signes
Le syndrome de Boerhaave présente des symptômes très typiques (triade de Mackler). Des vomissements sévères entraînent une douleur intense. Celles-ci sont appelées douleur d 'annihilation. De plus, un emphysème cutané ou un emphysème médiastinal peuvent survenir. Il s'agit d'une accumulation ascendante ou étalée de gaz sous le tissu sous-cutané ou dans la zone de la couche médiane.
Il existe également d'autres signes qui pourraient indiquer le syndrome de Boerhaave. D'une part, des signes de choc tels qu'une baisse de la pression artérielle et des sueurs froides peuvent apparaître. En revanche, de nombreuses personnes atteintes souffrent d'essoufflement (dyspnée) et d'un manque d'oxygène (cyanose). Des vomissements de sang, appelés hématémèse, sont également possibles.
Diagnostic et cours
Si une rupture de l'œsophage est suspectée, appelez immédiatement une ambulance. Le diagnostic est posé après les premiers soins par rayons X. Les images montrent des faucilles à air sous les dômes du diaphragme. De plus, la fuite d'air dans le médiastin peut être visible. D'autres tests qu'un professionnel de la santé peut entreprendre comprennent l'œsophagographie et l'œsophagoscopie.
Le premier est un examen d'agent de contraste. L'agent de contraste pénètre dans le médiastin s'il est perforé. Cet examen est considéré comme moins risqué. Une œsophagoscopie, en revanche, est une réflexion endoscopique de l'œsophage. Selon le cas, la déchirure peut également être cousue. Cependant, cette méthode peut entraîner des complications et une déchirure supplémentaire de la rupture.
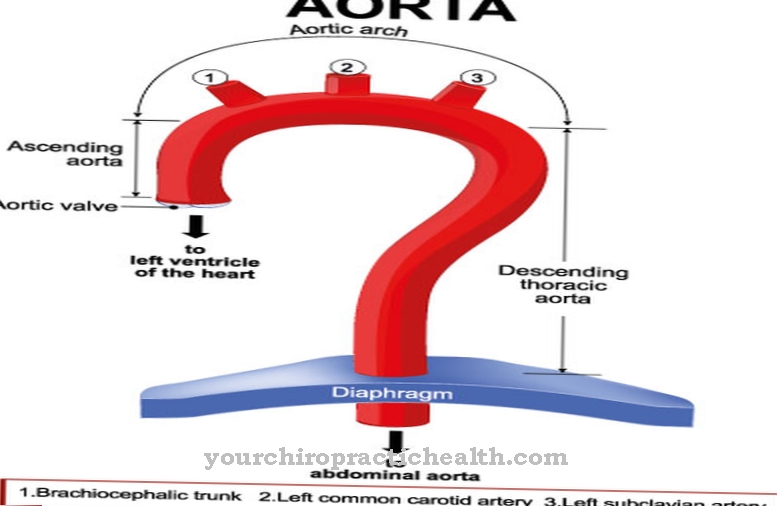
Le syndrome de Boerhaave doit être différencié de la pancréatite aiguë, de la perforation ulcéreuse et de la crise cardiaque, entre autres. De plus, les symptômes sont similaires à ceux d'un pneumothorax, dans lequel l'air dans l'espace pleural empêche les poumons de se dilater. De plus, un diagnostic différentiel doit être posé pour exclure une dissection aortique. Les parois internes des vaisseaux se déchirent, ce qui à son tour entraîne un saignement et une division des couches de paroi de l'artère principale.
Pour exclure une crise cardiaque, il est également utile de lancer un électrocardiogramme. Une tomodensitométrie est également réalisée. Un diagnostic n'est pas possible avec un examen purement externe du patient.
Complications
Dans le syndrome de Boerhaave, la mort survient dans un très grand nombre de cas si le traitement n'est pas effectué immédiatement. En règle générale, le syndrome de Boerhaave survient après ou pendant des vomissements, après quoi le patient ressent une douleur extrêmement intense. Dans de nombreux cas, cette douleur conduit à une perte de conscience.
Le patient souffre d'une forte baisse de la pression artérielle, avec des lésions cardiaques et autres organes. Il y a aussi des crises de panique et le développement de soi-disant sueurs froides. La plupart des patients ont du mal à respirer. Si les vomissements persistent, du sang peut également être vomi.
Si le médecin urgentiste ne peut pas traiter le patient immédiatement, la mort en résultera. Le traitement du syndrome de Boerhaave est chirurgical. Il réussira s'il est lancé immédiatement après l'entrée et sans délai.
Dans la plupart des cas, la personne concernée doit encore prendre des antibiotiques après le traitement pour éviter l'inflammation et les infections. Cela peut entraîner des complications si l'hygiène est mauvaise ou si le médicament n'est pas pris. Les personnes dépendantes à l'alcool sont plus susceptibles de souffrir du syndrome de Boerhaave.
Quand devriez-vous aller chez le médecin?
Un traitement rapide est nécessaire pour le syndrome de Boerhaave. Si cette plainte n'est pas traitée immédiatement, le patient mourra généralement. Si vous avez le syndrome de Boerhaave, vous devez appeler un médecin urgentiste ou vous rendre immédiatement à l'hôpital. Malheureusement, il n’existe aucune possibilité d’auto-assistance pour les personnes touchées. Le médecin urgentiste doit être consulté si une douleur extrêmement intense survient après des vomissements. Ces douleurs sont décrites par les patients comme des douleurs d'annihilation.
Du gaz peut également s'accumuler sous la peau, ce qui est également un signe du syndrome de Boerhaave. Un médecin urgentiste doit également être appelé si le patient a des difficultés à respirer ou des sueurs froides. La peau et les lèvres bleues peuvent également indiquer le syndrome et doivent être traitées immédiatement. Dans de nombreux cas, cependant, les patients perdent également connaissance. Le médecin urgentiste doit généralement être appelé en cas de syndrome de Boerhaave. Plus cela arrive tôt, plus les chances de survie du patient sont élevées.
Médecins et thérapeutes dans votre région
Traitement et thérapie
La thérapie se déroule via une thoracotomie ou une laparoscopie, dans laquelle la rupture est suturée. Dans une thoracotomie, le thorax est ouvert chirurgicalement en pratiquant une incision dans la zone située entre les côtes. Cela devrait être fait dans les 24 heures suivant la rupture. Lors d'une laparoscopie (laparoscopie), des interventions sont effectuées à l'intérieur de la cavité abdominale. Dans certaines circonstances, le syndrome de Boerhaave est recouvert plastiquement par les tissus environnants.
De cette façon, la couture est stabilisée avec les propres tissus du corps. Après l'opération, une antibiothérapie concomitante est nécessaire car il existe un risque d'infection. De plus, le patient doit être sous surveillance médicale intensive pendant un certain temps. La mortalité (létalité) dans le syndrome est comprise entre 20 et 40 pour cent.
Perspectives et prévisions
Le syndrome de Boerhaave est une maladie extrêmement grave qui est mortelle si elle n'est pas traitée. Si le traitement commence immédiatement, le taux de mortalité diminue. Il est toujours de 20 à 40 pour cent.
Le processus de guérison est également influencé par les complications possibles. Même les symptômes habituels de la maladie tels que l'essoufflement, le choc circulatoire ou les vomissements de sang peuvent rapidement entraîner la mort.La mort peut survenir par saignement à mort, par arrêt cardiaque ou par apport d'oxygène insuffisant à l'organisme et en particulier au cerveau. Le risque devient encore plus grand si des complications telles qu'une médiastinite ou une septicémie surviennent également. L'opération la plus rapide possible contribue à l'hémostase et à la stabilisation de la circulation.
Le rétablissement ultérieur du patient dépend désormais de la gravité du problème du manque d'oxygène dans le corps. De plus, un traitement antibiotique immédiat est nécessaire pour éviter une infection bactérienne avec toutes ses complications (septicémie, médiastinite). La septicémie et la médiastinite peuvent entraîner la mort par défaillance de plusieurs organes.
Le seul moyen d'éviter une évolution fatale de la maladie est l'ouverture chirurgicale du thorax (thoracotomie) ou l'ouverture de la cavité abdominale (laparotomie) pour fermer la déchirure de l'œsophage lors de l'utilisation d'un traitement antibiotique avec des antibiotiques à large spectre.
Vous pouvez trouver votre médicament ici
➔ Médicaments contre les vomissements et les nauséesla prévention
Comme mentionné précédemment, le syndrome de Boerhaave est extrêmement rare. Cependant, il n'existe aucune mesure préventive connue. Cependant, il existe des groupes à risque dans lesquels le syndrome survient plus fréquemment. Cela inclut en particulier les personnes qui ont de graves problèmes d'alcool.
Suivi
Les soins de suivi pour le syndrome de Boerhaave dépendront de l'évolution du syndrome et des complications qui auraient pu survenir au cours du traitement. Si la déchirure de l'œsophage est identifiée et traitée tôt, le pronostic est généralement bon. Les soins de suivi se concentrent sur des contrôles réguliers par le médecin. Entre autres, le médecin effectuera des examens échographiques et vérifiera la cicatrisation des plaies dans l'œsophage.
Tout symptôme d'accompagnement est discuté lors d'une consultation du patient et le médecin peut prescrire un médicament adapté. De plus, le syndrome rare est de protéger l'œsophage. Ceci passe par une alimentation adaptée, qui doit cependant être régulièrement adaptée à l'état de santé qui s'améliore progressivement.
Si la blessure a été traitée chirurgicalement, le patient doit d'abord rester à l'hôpital pendant quelques jours. S'il n'y a pas d'autres complications, la clinique peut être laissée après une semaine. Avant cela, le médecin procédera à un examen final et donnera au patient des conseils généraux sur l'hygiène, l'alimentation et le stress sur l'œsophage.
Une semaine après la sortie du patient de l'hôpital, un autre contrôle doit être effectué par le médecin ORL, au cours duquel la cicatrisation de la plaie est principalement contrôlée et le médicament ajusté si nécessaire.
Tu peux le faire toi-même
Le syndrome de Boerhaave est traité avec des médicaments et une intervention chirurgicale. Comme moyen d'auto-assistance, des mesures diététiques de soutien et du repos sont recommandés. Le patient ne doit s'exposer à aucune contrainte physique, en particulier dans les jours suivant l'opération. Toute plaie chirurgicale doit être soignée selon les instructions du médecin. Si une plaie s'ouvre ou s'infecte, il est conseillé de consulter un médecin.
Si la pancréatite fait partie de la maladie, une alimentation saine et équilibrée et un apport hydrique régulier doivent être garantis. Les analgésiques prescrits médicalement peuvent être complétés par des médicaments naturels en consultation avec le médecin. Pour les symptômes aigus tels que les nausées et les vomissements, des compresses chaudes ou des compresses avec des onguents sont recommandés. La pancréatite devrait guérir en une à deux semaines si le patient prend soin de lui-même et soutient la guérison grâce aux mesures mentionnées.
S'il y a des signes de crise cardiaque, les services d'urgence doivent être appelés. La personne malade doit se mettre dans une position tranquille jusqu'à l'arrivée de l'aide médicale. Tout secouriste doit rassurer la personne concernée et, en cas d'arrêt cardiaque, initier des mesures de réanimation telles que des compressions thoraciques. La perforation ulcéreuse ou la dissection aortique sont également des urgences médicales dans lesquelles les services d'urgence doivent être appelés.






.jpg)



.jpg)

.jpg)