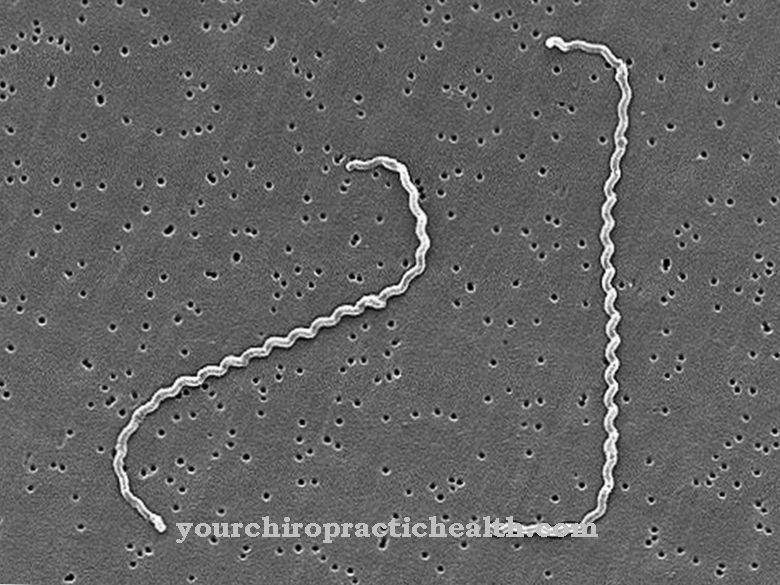
Francisella tularensis est l'agent causal de la tularémie infectieuse. L'agent pathogène est une bactérie en bâtonnet de la famille des Pasteurellacae.
Qu'est-ce que Francisella tularensis?
La bactérie Francisella tularensis est un pathogène à Gram négatif. Contrairement aux bactéries Gram-positives, les bactéries Gram-négatives ont également une membrane cellulaire externe en plus de la fine couche de peptidoglycane en mureine. L'agent pathogène Francisella tularensis est pléomorphe. Les bactéries pléomorphes ont de multiples facettes. Ils changent de forme cellulaire en fonction des conditions environnementales. Leur apparence dépend également du stade de développement.
Francisella tularensis est l'une des bactéries à bâtonnets coccoïdes. Les bactéries en bâtonnet sont en fait allongées, tandis que les bactéries en bâtonnet cocoïde sont quelque peu arrondies. Il existe quatre sous-types différents de l'agent pathogène. Cependant, les trois formes cliniquement importantes sont identiques en sérologie. Deux groupes de Francisella tularensis peuvent être distingués biochimiquement et génotypiquement. La bactérie Francisella tularensis biovar tularensis de Jellison de type A est très virulente et provoque une maladie grave souvent mortelle. La bactérie Francisella tularensis biovar holarctica de Jellison de type B est moins virulente, mais cette bactérie peut aussi provoquer des maladies graves.
Occurrence, distribution et propriétés
Francisella tularensis est originaire de Scandinavie, de Russie, de Chine, du Japon, des États-Unis et du Canada. Francisella tularensis biovar tularensis de type A se trouve principalement en Amérique du Nord. Francisella tularensis biovar palaearctica est présent dans le monde entier. Les réservoirs d'agents pathogènes sont les lièvres, les rats, les écureuils, les souris et les lapins. Mais l'agent pathogène peut également être trouvé dans la terre et dans l'eau. Les petits mammifères sont infectés soit par contact avec de l'eau contaminée ou des matériaux du sol, soit par des parasites suceurs de sang tels que les mouches, les tiques ou les moustiques.
La bactérie est transmise à l'homme par la membrane muqueuse ou par contact cutané avec du matériel animal contaminé. Manger de la viande infectieuse mal chauffée est une source possible d'infection. En particulier, la consommation de viande de lapin s'est avérée être une voie possible d'infection. L'inhalation de poussières contaminées (par exemple du foin, de la paille ou de la terre) peut également entraîner une infection. Il en va de même pour le contact avec des moustiques, des tiques ou des mouches infectés.
L'infection ne peut pas être transmise d'une personne à l'autre. Cependant, lors de la manipulation d'agents pathogènes ou de l'inhalation d'aérosols contenant des agents pathogènes, les personnes peuvent être infectées en laboratoire. La population rurale est plus souvent touchée par une infection à Francisella tularensis. L'infection se produit ici principalement lors de la transformation de viande de gibier ou d'autres produits agricoles.
L'agent pathogène Francisella tularensis est très contagieux. Cela signifie que des quantités encore plus petites de l'agent pathogène sont suffisantes pour déclencher une infection. La période d'incubation est de trois à cinq jours. En fonction de la dose d'infection, de la voie d'infection et de la virulence de l'agent pathogène, la période d'incubation peut aller jusqu'à trois semaines.
Maladies et affections
La tularémie est une zoonose à déclaration obligatoire. Bien que la maladie soit plutôt rare, elle est souvent grave et potentiellement mortelle. Une distinction peut être faite entre une forme externe (localisée) et une forme interne (invasive).
La forme ulcéroglandulaire externe est la forme la plus courante de tularémie. Cela commence très soudainement par une forte augmentation de la fièvre. Les ulcères se forment au point d'entrée de l'agent pathogène. Les ganglions lymphatiques locaux sont enflammés de pus. Dans la tularémie oculoglandulaire, également connue sous le nom de conjonctivite parinaudienne, le point d'entrée de l'agent pathogène se situe au niveau de la conjonctive de l'œil. Il peut être vu comme un nœud jaune. Dans l'œil, l'agent pathogène provoque une inflammation douloureuse de la conjonctive (conjonctivite). Les ganglions lymphatiques sur le cou et devant l'oreille sont enflés.
Dans la tularémie glandulaire, aucune porte d'entrée n'est visible. La formation d'ulcères ne se produit pas non plus. Seuls les ganglions lymphatiques régionaux sont enflés et douloureux. La tularémie glandulopharyngée se trouve principalement chez les enfants. C'est là que les ulcères se forment dans la cavité buccale et la gorge. Les ganglions lymphatiques dans le coin de la mâchoire sont enflés.
Lorsque les agents pathogènes sont inhalés ou atteignent les organes internes via la circulation sanguine, la forme interne ou invasive de la maladie se développe. La tularémie typhoïde survient principalement lors de l'abattage ou du travail en laboratoire. Les poumons et les voies respiratoires sont souvent affectés. Les patients ont une température élevée, des maux de tête et des sueurs. Les abcès pulmonaires sont une complication redoutée de la tularémie typhoïde. De plus, les méninges (méningite) peuvent devenir enflammées. Une inflammation de la couche intermédiaire (médiastinite) ou du péricarde (péricardite) est possible. D'autres complications sont la rhabdomyolyse et l'ostéomyélite. La tularémie typhoïde est également connue sous le nom de tularémie septique ou généralisée. Il est très dangereux et a un taux de mortalité élevé.
La tularémie intestinale se développe probablement à partir de la consommation de viande contaminée qui n'a pas été suffisamment chauffée. Les symptômes typiques sont des vomissements, des nausées, des maux de gorge, de la diarrhée et des douleurs abdominales.
La deuxième forme la plus courante de tularémie est la tularémie pulmonaire. Il se manifeste sous la forme d'une inflammation des poumons (pneumonie). Les patients toussent avec mucosités, essoufflement et douleurs thoraciques. La tularémie abdominale montre un tableau clinique de type typhoïde. Le foie et la rate sont enflés. Les patients souffrent de diarrhée et de douleurs abdominales.
La tularémie est traitée avec des antibiotiques. La streptomycine en particulier s'est avérée efficace. Il existe une résistance à la pénicilline et aux sulfamides. Même avec un traitement antibiotique, cinq pour cent de toutes les formes invasives sont mortelles. Sans traitement, le taux de mortalité est supérieur à 30 pour cent. La mortalité des formes américaines de tularémie est significativement plus élevée que celle des souches européennes de Francisella tularensis.


.jpg)
.jpg)




.jpg)


.jpg)