Le terme Gastroparésie fait référence à un trouble de la motilité de l'estomac. La paralysie de l'estomac provoque des douleurs, des nausées ou des vomissements.
Qu'est-ce que la gastroparésie?

© bilderzwerg - stock.adobe.com
Avec la gastroparésie, la motilité gastrique est limitée. Les troubles de la motilité sont des troubles des modes de mouvement sains des organes digestifs. Les muscles de l'estomac sont en grande partie constitués de muscles lisses. Avec la gastroparésie, il y a une diminution de la motilité. Cela signifie que les muscles lisses de l'estomac ne bougent plus et ne se contractent plus suffisamment.
Ainsi, la mobilité de l'estomac est réduite voire totalement éliminée. À la suite de cette paralysie gastrique, la vidange de l'estomac est perturbée. Le terme est également synonyme du terme gastroparésie Atonie gastrique utilisé. Atony signifie quelque chose comme le relâchement, alors que la parésie est une paralysie incomplète. La paralysie de l'estomac peut avoir diverses causes.
Par exemple, des dommages au système nerveux entérique peuvent être responsables de la paralysie. La paralysie de l'estomac a souvent un impact significatif sur la qualité de vie des personnes touchées et, en cas d'urgence, peut également entraîner de graves complications. Divers médicaments sont utilisés pour traiter la gastroparésie. La chirurgie ou la nutrition artificielle sont également des options thérapeutiques possibles.
causes
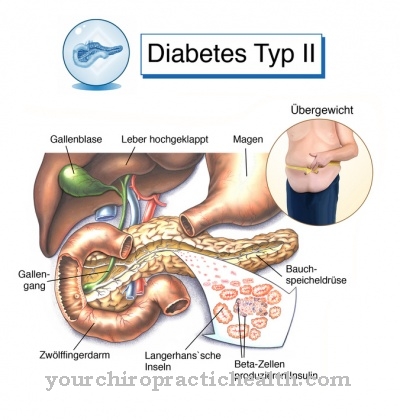
La cause la plus fréquente de gastroparésie est la neuropathie diabétique. La neuropathie diabétique est une lésion des nerfs causée par une glycémie élevée en permanence. C'est l'une des maladies secondaires les plus courantes du diabète. Un patient sur trois atteint de diabète sucré souffre de troubles sensibles des nerfs périphériques.
Cependant, le système nerveux végétatif est également souvent affecté. Il contrôle l'activité de nombreux organes et, entre autres, l'activité de l'estomac. Lorsque les nerfs des muscles de l'estomac sont perturbés ou même détruits, la motilité est gravement altérée. Les dommages aux systèmes nerveux entérique et autonome sont également connus sous le nom de neuropathie autonome.
Le système nerveux peut également être endommagé par des maladies auto-immunes. Les dommages peuvent également être inflammatoires ou hormonaux. Les maladies héréditaires telles que la neuropathie sensorimotrice héréditaire de type IV peuvent également entraîner une gastroparésie. Les nerfs sont plus rarement endommagés par l'abus d'alcool ou de nicotine ou par la chirurgie. La plupart des gastroparésie iatrogènes sont causées par une vagotomie.
La vagotomie est une procédure utilisée pour traiter les ulcères d'estomac et duodénaux. Au cours de l'intervention chirurgicale, les branches du dixième nerf crânien, le nerf vague, sont coupées. Cela devrait réduire la production de sécrétion gastrique acide. En raison des inhibiteurs de la pompe à protons très efficaces qui sont maintenant disponibles sur le marché, la vagotomie n'est plus souvent pratiquée.
La gastroparésie peut également accompagner une crise de migraine. Les pathomécanismes exacts sont encore inconnus ici. Mais la gastroparésie ne se produit pas seulement après des lésions nerveuses. Les muscles lisses de l'estomac peuvent également être responsables de la paralysie. Il existe de nombreuses maladies musculaires qui peuvent provoquer une paralysie de l'estomac. Cela inclut, par exemple, la dystrophie musculaire progressive. Dans cette maladie, la faiblesse musculaire et la fonte musculaire sont au premier plan.
Symptômes, maux et signes
Les symptômes de la paralysie gastrique sont causés par une vidange altérée. Les patients se sentent rassasiés après avoir mangé. Vous souffrez de nausées et vomissez des aliments non digérés. Les patients ont peu d'appétit et par conséquent perdent du poids.
L'oesophagite par reflux est une complication fréquente de la gastroparésie. Dans la gastroparésie, le sphincter gastrique est également paralysé. En conséquence, l'estomac et l'œsophage ne sont pas suffisamment séparés l'un de l'autre. La nourriture et l'acide gastrique retournent dans l'œsophage. En particulier, la nuit, après les repas ou en se penchant et en soulevant des charges, les patients dégradent le suc gastrique.
L'acide gastrique irrite les muqueuses de l'œsophage, provoquant une sensation de brûlure dans la poitrine. L'irritation peut également provoquer une inflammation du larynx (laryngite gastrique). Un autre symptôme typique de l'oesophagite par reflux est la toux chronique. Ceci est souvent interprété à tort comme de l'asthme.
diagnostic
Si une œsophagite par reflux est suspectée, une gastroscopie est réalisée. Au cours de l'examen, le médecin insère un endoscope spécial, appelé gastroscope, dans l'estomac par l'œsophage. L'endoscope est généralement équipé d'une caméra afin que le médecin puisse évaluer l'état des organes directement sur un moniteur. La gastroparésie est établie en déterminant le temps de vidange gastrique. L'acide octanoïque et l'acétate de sodium sont utilisés pour cela.
Complications
Dans le contexte de la gastroparésie, la vidange perturbée de l'estomac peut entraîner diverses complications. Au début, les patients ressentent une forte sensation de satiété, souvent associée à des nausées et des vomissements. Cela peut entraîner une perte de poids sévère.
Si la paralysie gastrique persiste sur une période plus longue, d'autres troubles gastro-intestinaux peuvent se développer, ce qui intensifie le tableau clinique initial de la gastroparésie. Une complication typique est l'oesophagite par reflux, dans laquelle les composants alimentaires et l'acide gastrique retournent dans l'œsophage. Cela conduit à des éructations surtout après les repas ou lors du levage de charges.
Si le reflux n'est pas traité rapidement, une inflammation peut se développer dans la gorge. Dans le pire des cas, l'oesophagite par reflux peut évoluer en pneumonie. Les infections du larynx ou la toux chronique se développent plus fréquemment. Pendant le traitement médicamenteux de la gastroparésie, des allergies et des intolérances peuvent survenir.
Les procinétiques et antiémétiques prescrits peuvent également entraîner des effets secondaires cardiaques (arythmies cardiaques) ainsi que des sueurs et une agitation physique. Le traitement avec un endoscope peut rarement entraîner des lésions des muqueuses gastriques. Si une nutrition parentérale doit être instaurée, d'autres complications peuvent survenir.
Quand devriez-vous aller chez le médecin?
Si vous ressentez des douleurs dans la région épigastrique, des nausées ou des vomissements récurrents, un médecin doit être consulté. Si la douleur s'intensifie ou se propage, un médecin est nécessaire. Une consultation avec un médecin est nécessaire avant de prendre des analgésiques. Il peut y avoir d'autres complications ou symptômes qui doivent être évités. Si la personne concernée souffre de ballonnements, de perte d'appétit ou si son apport alimentaire est réduit, un médecin doit être consulté.
Si vous présentez une perte de poids sévère ou des troubles de l'alimentation, un médecin est également nécessaire. Si des aliments non digérés peuvent être détectés lors des selles, cette observation doit être discutée avec un médecin. Si des symptômes du larynx se développent et qu'un changement de vocalisation peut être perçu, cela est considéré comme inhabituel et doit être examiné médicalement. Si la toux persiste ou si des bruits respiratoires persistent, un médecin doit être consulté.
S'il y a une agitation intérieure, une sensation de maladie ou des problèmes psychologiques, un médecin doit être consulté. Si la personne concernée souffre de rots désagréables continus peu de temps après avoir mangé, cela doit être étudié. Si des résidus alimentaires sont régulièrement transportés dans l'œsophage lors du levage ou de la flexion, un médecin doit être consulté.
Médecins et thérapeutes dans votre région
Traitement et thérapie
Dans le cas d'une gastroparésie nouvellement diagnostiquée ou faiblement développée, un conseil nutritionnel est donné en premier. Les symptômes peuvent être atténués, en particulier dans les premiers stades, par un bon approvisionnement en liquides et en substances vitales. De plus, les patients devraient préférer les aliments faibles en gras et en fibres. La nourriture doit être divisée en plusieurs petits repas par jour.
Les procinétiques et les antiémétiques sont utilisés pour le traitement médicamenteux. La procinétique stimule l'activité de l'estomac et des muscles intestinaux et provoque ainsi un vidage plus rapide de l'estomac. Les antiémétiques agissent dans le centre des vomissements et suppriment les vomissements et les nausées. Cependant, ils n'affectent pas la motilité gastrique. Une nutrition artificielle peut être nécessaire en cas de parésie sévère ou durable.
Les nutriments liquides sont introduits dans l'estomac ou l'intestin grêle par un tube. Les nutriments peuvent également être administrés par voie parentérale. Pour ce faire, une solution nutritive est injectée dans la veine du patient. La nutrition parentérale est choisie lorsque la nutrition entérale n'est pas bien tolérée. Même si une énergie suffisante ne peut pas être fournie par la nutrition entérale, la nutrition parentérale est utilisée.
Perspectives et prévisions
Elle joue un rôle majeur dans le pronostic si la gastroparésie est causée par une autre maladie guérissable ou facilement contrôlable, ou si la cause est irréversible. Si la cause ne peut être traitée, la gastroparésie persiste dans la majorité des cas. Ce danger existe également si le traitement est théoriquement possible, mais que le patient refuse ou ne suit pas le traitement.Dans les deux cas, il est possible que la gastroparésie s'aggrave.
La gastroparésie peut survenir à la suite du diabète et d'autres maladies. Dans ce cas, si le patient change de mode de vie et que le diabète global est bien maîtrisé, le pronostic s'améliore. Les patients qui fument et abandonnent cette dépendance augmentent également leurs chances d'améliorer leurs symptômes.
La gastroparésie diabétique ne semble pas affecter le taux de mortalité (Chang, Rayner, Jones & Horowitz, 2013). Dans l'ensemble, cependant, le traitement de la gastroparésie diabétique est considéré comme compliqué. Pour cette forme de gastroparésie et d'autres, les médecins recommandent souvent un régime alimentaire spécial axé sur des repas fréquents et petits. Un nutritionniste peut aider à mettre les recommandations en pratique.
la prévention
La cause la plus fréquente de gastroparésie est la neuropathie diabétique. Cela peut être évité par une glycémie bien ajustée chez les diabétiques.
Suivi
Dans la plupart des cas, il n'y a pas d'options de suivi spéciales disponibles pour les personnes touchées par la gastroparésie. L'accent est mis sur le traitement médical de la maladie afin de prévenir d'autres complications et plaintes. En règle générale, l'auto-guérison ne peut pas se produire, un traitement par un médecin est donc essentiel.
En général, un mode de vie sain avec une alimentation équilibrée a un effet très positif sur l'évolution de la gastroparésie et peut considérablement accélérer la guérison. La personne touchée doit éviter autant que possible les fibres et manger sainement. Il est également nécessaire de prendre des médicaments.
La personne affectée doit toujours s'assurer qu'ils sont pris régulièrement, en tenant compte des interactions possibles avec d'autres médicaments. Les parents doivent s'assurer que le médicament est pris régulièrement, surtout avec les enfants. Dans certains cas, des examens gastriques réguliers sont utiles afin d'identifier et de traiter des dommages à l'estomac déjà mis en évidence.
On ne peut pas prédire universellement si l'espérance de vie de la personne touchée sera réduite par la gastroparésie. Le contact avec d'autres personnes affectées peut également être utile, car cela conduit à un échange d'informations qui peut rendre la vie quotidienne beaucoup plus facile.
Tu peux le faire toi-même
En cas de gastroparésie, un médecin doit absolument être consulté. La thérapie médicale peut être soutenue à l'aide de certaines mesures d'auto-assistance et de remèdes maison.
Tout d'abord, il est nécessaire d'adapter le régime alimentaire à la maladie. Les aliments riches en matières grasses doivent être évités à tout prix, car ces aliments ralentissent l'activité digestive. Les alternatives faibles en gras telles que la viande maigre, le lait faible en gras, le fromage cottage, les blancs d'œufs et le yogourt sont meilleures.
En général, une alimentation équilibrée et pauvre en fibres avec beaucoup de poisson, de tofu, de pain blanc et de légumes en conserve est recommandée. Ces aliments peuvent être réduits en purée et consommés pour accélérer la digestion. Si vous ne voulez pas vous passer d'aliments solides, vous devez bien mâcher chaque bouchée et boire beaucoup d'eau. Les boissons protéinées, les soupes et bouillons clairs ainsi que les boissons riches en électrolytes ont également fait leurs preuves.
Un remède maison éprouvé est le thé au gingembre. La racine médicinale saine favorise la formation de suc gastrique et soutient l'activité intestinale. Le thé à la menthe poivrée est tout aussi efficace, relaxant les muscles de l'estomac et favorisant la production de bile.
En plus de ces mesures diététiques, les personnes atteintes doivent enregistrer les déclencheurs de plaintes dans un journal. De cette manière, un plan nutritionnel adapté peut être élaboré avec un nutritionniste.

.jpg)






.jpg)

.jpg)