Leishmaniose viscérale (Kala Azar) est une maladie infectieuse qui peut être attribuée à un pathogène parasite (Leishmania) répandu dans les zones tropicales et subtropicales. Selon le sous-type d'agent pathogène, la leishmaniose viscérale peut être sévère.
Qu'est-ce que la leishmaniose viscérale?
Comme leishmaniose viscérale (kala azar) est une maladie infectieuse rare en Allemagne et due à la transmission de l'agent infectieux parasite (Leishmania) par des insectes (moustiques papillons, phlébotomes).
Les agents pathogènes de la leishmaniose viscérale appartiennent à la classe des protozoaires (unicellulaires animaux), les soi-disant mastigophores (également: flagellés), qui sont répandus en Asie (en particulier en Inde), en Afrique, en Amérique du Sud et dans la région méditerranéenne. Dans la plupart des cas, les personnes touchées sont infectées par l'agent pathogène lors d'un voyage dans ces pays.
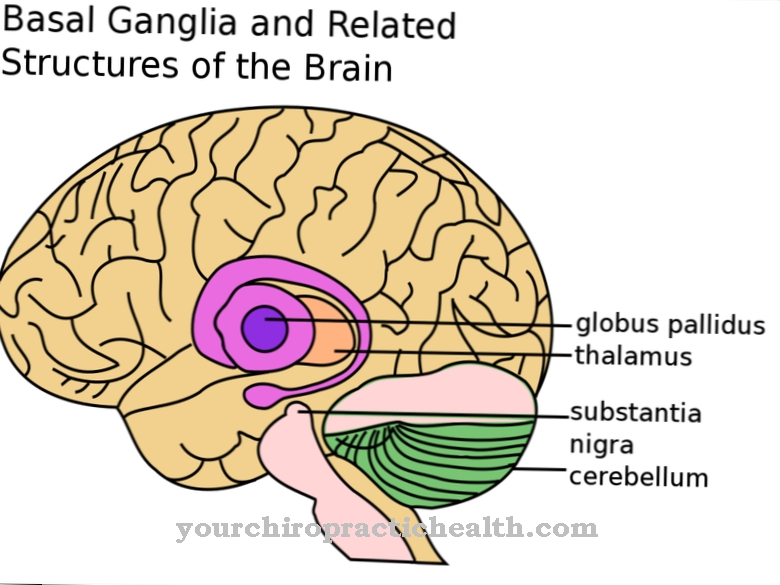
Alors que d'autres formes de leishmaniose affectent la peau (leishmaniose cutanée) ou la peau et les muqueuses (leishmaniose mucocutanée), les formes les plus sévères de leishmaniose viscérale, la leishmaniose viscérale, affectent les organes internes, en particulier la rate, le foie, les ganglions lymphatiques et la moelle osseuse. De plus, des changements cutanés sous forme de taches sombres peuvent se produire, d'où l'expression indienne de la leishmaniose viscérale Kala Azar («peau noire») est dérivée.
causes
le leishmaniose viscérale est causée par un pathogène parasite (Leishmania donovani, L. chagasi, L. infantum) appartenant à la classe des Mastigophora. L'infection par la leishmaniose viscérale se produit par morsure de certains types d'insectes (phlébotomes) qui ont déjà été infectés chez des vertébrés infectés (souris, loup, chien).
Après la piqûre d'insecte, les leishmanies envahissent le système monocyte-macrophage qui, en coopération avec les lymphocytes, participe à la régulation immunitaire et élimine la dégradation et les substances étrangères, et se reproduit.
Le système monocyte-macrophage comprend le tissu conjonctif réticulaire dans les organes lymphatiques, les cellules étoilées de Kupffer du foie et les histiocytes de la peau. Ces systèmes organiques sont donc gravement affectés. En plus d'une infection indirecte par piqûres d'insectes, une transmission directe par transplantation d'organes et dons de sang est possible.
Symptômes, maux et signes
Les symptômes de la leishmaniose viscérale (kala-azar) dépendent du type d'agent pathogène et de la force du système immunitaire du patient. Il existe des infections sans symptôme, mais la maladie affecte généralement la moelle osseuse, le foie, la rate ou les ganglions lymphatiques. La maladie peut soit débuter insidieusement, soit éclater soudainement, le patient souffrant alors d'une très forte sensation de maladie.
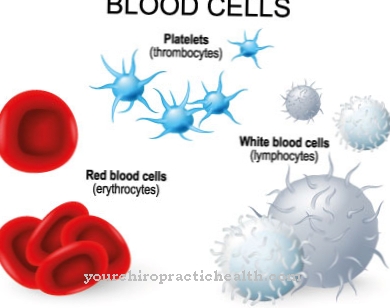
Les symptômes typiques comprennent le gonflement des ganglions lymphatiques, la perte de poids, la diarrhée ou des douleurs abdominales. Souvent, la rate et le foie sont également enflés, ce qui peut alors être reconnu par un estomac distendu. Des modifications de la formule sanguine se produisent également. Par exemple, les personnes touchées souffrent de troubles de la coagulation sanguine ou d'anémie.
Souvent, il y a aussi des changements cutanés, avec l'apparition de papules rouge foncé ou de taches brun-noir. À mesure que la maladie progresse, la peau devient grise. Pour cette raison, la leishmaniose viscérale est également appelée kala azar («peau noire»). Après un à trois ans, les personnes touchées peuvent développer ce que l'on appelle la leishmaniose cutanée post-kala-azar. Des taches rougeâtres ou claires apparaissent alors sur le corps ou le visage, qui deviennent alors des bosses ou des papules et dont l'aspect rappelle également la maladie de la lèpre.
Diagnostic et cours
le leishmaniose viscérale se manifeste après une période d'incubation de 10 jours à 10 mois (parfois plus longue) sur la base de symptômes caractéristiques tels que rampement ou apparition soudaine de la maladie avec fièvre rémittente durant des semaines, douleurs abdominales, hépatosplénomégalie (hypertrophie du foie et de la rate), gonflement des ganglions lymphatiques, anémie hypochrome prononcée (déficit en hémoglobine) (Carence plaquettaire) ainsi que la pigmentation de la peau foncée et tachetée, l'amylose (dépôts de protéines) et la cachexie (émaciation).
La leishmaniose viscérale est confirmée sur la base d'une détection d'agents pathogènes lors d'une aspiration osseuse, splénique, hépatique ou ganglionnaire. Au stade avancé de la maladie, dans certains cas de leishmaniose viscérale, une ponction n'est plus possible, de sorte que le diagnostic est confirmé au moyen d'examens sérologiques (méthode d'immunofluorescence, technique ELISA). Un test de réaction leishmanine peut être effectué pour déterminer le statut immunitaire de la personne concernée.
L'évolution de la leishmaniose viscérale dépend dans une large mesure du sous-type d'agent pathogène. Alors que Leishmania chagasi et Leishmania infantum ne provoquent souvent aucun symptôme et guérissent d'elles-mêmes, dans de nombreux cas, les infections prolongées à Leishmania donovani peuvent être mortelles si elles ne sont pas traitées.
Complications
À Kala Azar, les personnes touchées souffrent de divers changements cutanés. Celles-ci ont un effet très négatif sur l'esthétique de la personne concernée et peuvent également conduire à des complexes d'infériorité ou à une estime de soi significativement réduite chez le patient. Chez les enfants, la maladie peut également déclencher des brimades ou des taquineries.
De plus, le kala-azar conduit à la formation d'ulcères et en outre à une perte de poids sévère chez le patient. Les personnes touchées souffrent parfois de diarrhée et de vomissements et peuvent également ressentir de fortes douleurs abdominales. De plus, les ganglions lymphatiques de la personne touchée gonflent et une fièvre survient.
Les patients semblent épuisés et fatigués et ne peuvent donc plus effectuer des activités pénibles. En règle générale, la maladie a un effet négatif sur la vie et la vie quotidienne de la personne touchée. Dans la plupart des cas, le kala-azar peut être traité relativement bien à l'aide de médicaments.
Il n'y a pas de complications particulières et les symptômes sont considérablement atténués. Dans certains cas, cependant, les médicaments peuvent provoquer des effets secondaires. Un traitement réussi ne réduira pas l'espérance de vie du patient.
Quand devriez-vous aller chez le médecin?
Si des troubles de santé surviennent lors d'un séjour en Afrique, en Amérique du Sud ou dans les environs de la Méditerranée, un médecin doit être consulté. Si les changements de santé surviennent après une visite dans la région, la personne touchée a également besoin d'une clarification des plaintes. Fondamentalement, cependant, il est important de se renseigner sur les conditions de santé locales immédiatement avant de commencer un voyage.
Il faut clarifier les maladies auxquelles on peut s'attendre et comment la transmission peut avoir lieu. Si nécessaire, des vaccinations sont recommandées. Si un gonflement des ganglions lymphatiques, des changements de teint ou une perte de poids indésirable sont constatés après une piqûre d'insecte, une action est nécessaire. Si vous avez la diarrhée, des douleurs à l'estomac, des nausées et une sensation générale de maladie, il est conseillé de consulter un médecin. La cause doit être élucidée et un diagnostic est nécessaire.
C'est la seule façon d'élaborer un plan de traitement qui peut aider à soulager les symptômes le plus rapidement possible. Afin d'éviter les complications et de minimiser les risques, il est nécessaire de consulter un médecin si vous ne vous sentez pas bien, si vous développez des bosses sur la peau ou si une décoloration est observée. Une faiblesse interne, des troubles circulatoires et un besoin accru de sommeil sont d'autres signes d'une maladie existante. Étant donné que des changements organiques dans la leishmaniose viscérale peuvent survenir, des mesures immédiates doivent être prises dès les premiers signes.
Traitement et thérapie
le leishmaniose viscérale est traité par voie systémique avec Ambisome (amphotéricine B liposomale). L'amphotéricine B liposomale est dans la plupart des cas bien tolérée et est perfusée par voie intraveineuse dans le cadre d'une thérapie de 10 à 20 jours.
En cas d'intolérance ou de non-réponse au traitement par l'amphotéricine liposomale, la miltefosine et les préparations d'antimoine pentavalent sont utilisées alternativement dans la leishmaniose viscérale. La miltefosine est administrée par voie orale sous forme de comprimés deux fois par jour pendant un mois et ne provoque qu'un inconfort gastro-intestinal mineur (diarrhée épisodique ou vomissements).
Par contre, l'antimoine 5 valent (stibogluconate de sodium, antimonate de méglumine) est injecté par voie intramusculaire ou intraveineuse par le médecin dans le cadre d'une moyenne de 28 jours de traitement à l'hôpital, avec une douleur sourde et prolongée au site d'injection ainsi que des nausées et des maux de tête étant des effets secondaires.
Dans certains cas, la thérapie à l'antimoine est inefficace dans la leishmaniose viscérale car les agents infectieux ont développé une résistance à ce principe actif. La pentamidine et l'antibiotique paromycine sont également utilisés comme agents antiprotozoaires contre la leishmaniose viscérale.
La pentamidine, cependant, entraîne des effets secondaires prononcés et, entre autres, affecte les troubles du métabolisme du glucose (diabète sucré) chez plus de 10% des personnes touchées.
la prévention
Là un leishmaniose viscérale est transmise à l'homme par des insectes, des mesures de précaution appropriées doivent être prises pour se protéger contre les piqûres de moustiques lors de voyages dans des régions telles que l'Asie, principalement l'Inde, l'Afrique, la région méditerranéenne et l'Amérique du Sud. Cela comprend le port de vêtements adaptés à manches longues et l'utilisation d'une moustiquaire à mailles serrées pendant le sommeil. Jusqu'à présent, il n'y a pas de vaccination contre la leishmaniose viscérale.
Suivi
Étant donné que la leishmaniose viscérale affecte les organes internes, un traitement de suivi intensif doit toujours avoir lieu en cas de traitement réussi. La détection précoce et le traitement rapide des maladies secondaires des organes sont ici essentiels. De même, même après une leishmaniose viscérale traitée avec succès, des mesures régulières des valeurs des organes dans le sang doivent être effectuées.
En particulier, les organes affectés par la leishmaniose viscérale doivent également être régulièrement examinés par des méthodes d'imagerie (MRT, CT, X-ray, ultrasons) afin de pouvoir également détecter des lésions d'organes cachées qui ne sont pas encore visibles dans le sang. Si la peau était également affectée par la leishmaniose viscérale, les zones concernées doivent être régulièrement examinées par un dermatologue, dans lequel des échantillons de tissus doivent être examinés pour que l'agent pathogène soit sûr.
En outre, les personnes anciennement atteintes de leishmaniose viscérale devraient éviter de se rendre dans des régions (Asie) où vit la mouche des sables, porteuse de la maladie. Si de tels voyages ne peuvent être évités, des répulsifs intensifs contre les moustiques et une hygiène cutanée doivent être observés afin d'éviter une récidive de la leishmaniose viscérale. Les moustiquaires doivent être à mailles très serrées (1,2 millimètre) car le moustique de sable est très petit. De plus, vous devez vous vaporiser plusieurs fois par jour avec des sprays anti-moustiques tels que Autan (soi-disant répulsifs). De plus, vous devez vous doucher tous les jours. Le visage, le cou et les mains doivent également être recouverts de tissu si possible.
Tu peux le faire toi-même
Le traitement médicamenteux de la leishmaniose viscérale peut être soutenu de la propre initiative du patient. Tout d'abord, il est important de prêter attention aux effets secondaires typiques tels que les douleurs rénales ou les troubles d'hypersensibilité. En cas de douleur ou d'autres plaintes, le médecin doit en être informé. Après un traitement intraveineux, le repos au lit est recommandé afin de guérir rapidement les effets secondaires tels que maux de tête et courbatures.
La cause de la leishmaniose viscérale doit être déterminée afin d'éviter une réinfection. Le kala-azar est principalement transmis par les insectes. Par conséquent, un insectifuge approprié doit être utilisé lors de futurs voyages. Les personnes affectées doivent porter des vêtements appropriés et dormir avec une moustiquaire la nuit. Les personnes qui ont déjà eu du kala-azar ne sont plus autorisées à participer au don de sang. Cette précaution de sécurité sert à empêcher la transmission du pathogène à d'autres personnes. L'interdiction du don de sang doit être strictement respectée, faute de quoi des sanctions sévères pourraient être imposées.
Enfin, une attention particulière doit être portée aux symptômes inhabituels après une maladie. Dans certains cas, l'agent pathogène revient après des mois, voire des années, et cause de graves problèmes de santé. Une prophylaxie complète sous forme de contrôles réguliers est donc absolument nécessaire.


.jpg)



.jpg)
.jpg)




.jpg)


.jpg)