le Hépatocytes sont les vrais Cellules hépatiquesqui représentent plus de 80 pour cent du foie. Ils sont responsables de la plupart des processus métaboliques tels que la synthèse des protéines et des substances actives, la dégradation des produits métaboliques et les réactions de détoxification. Des perturbations de la fonction des hépatocytes peuvent entraîner des maladies métaboliques centrales et des symptômes d'intoxication.
Quels sont les hépatocytes?
Avec plus de 80%, les hépatocytes représentent la plus grande partie des cellules hépatiques et forment le soi-disant parenchyme hépatique. Les fonctions les plus importantes du foie sont liées au parenchyme hépatique. Les hépatocytes sont de très grosses cellules d'un diamètre de 30 à 40 micromètres. Ils ont également un gros noyau et contiennent parfois deux noyaux. Leur ensemble de chromosomes est généralement diploïde. Cependant, les hépatocytes peuvent également avoir un ensemble polyploïde de chromosomes.
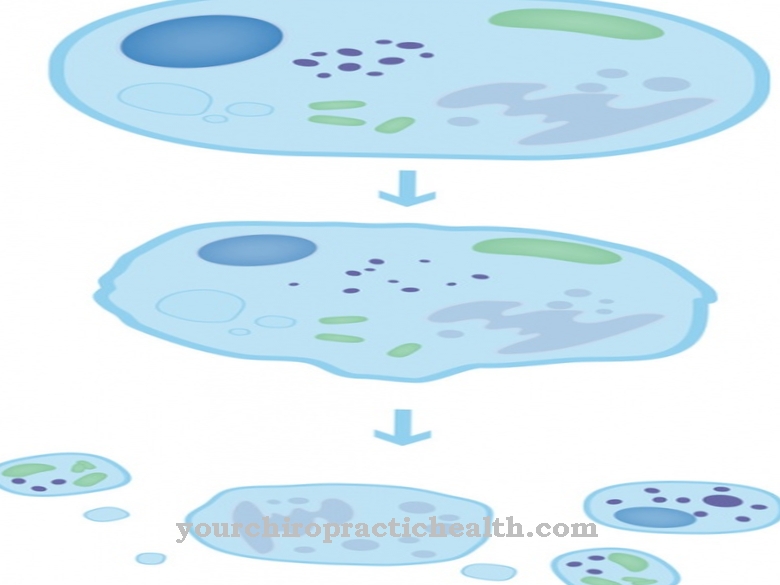
Des processus métaboliques très intenses ont lieu dans les hépatocytes, qui sont contrôlés par un grand nombre d'organites cellulaires. Ils partagent très rarement. Ils sont formés principalement de cellules souches pluripotentes dans la zone de transition entre le tissu hépatique et les voies biliaires sortantes. Là, les cellules souches se transforment en hépatocytes et en cholangiocytes. Les hépatocytes sont également en contact direct avec le plasma sanguin via les membranes basolatérales.
Anatomie et structure
Les hépatocytes sont de très grandes cellules avec de gros noyaux cellulaires et de nombreuses organites cellulaires qui assurent une activité métabolique très intensive. L'hépatocyte a une structure et une fonction fortement polarisées. Des membranes basolatérales (sinusoïdales) et apicales (canaliculaires) sont présentes. Dans le même temps, la lame basale est absente. Les membranes apicales sont responsables de la sécrétion de bile par les nombreux microvillosités.
Les membranes basolatérales bordent une sinusoïde à travers des microvillosités afin que des substances puissent être échangées entre le sang et l'hépatocyte. Les hépatocytes possèdent un certain nombre d'organites cellulaires pour remplir leurs nombreuses fonctions métaboliques. Tout d'abord, ils contiennent de gros noyaux de cellules diploïdes ou polyploïdes. Il existe également de nombreuses mitochondries, peroxysomes et lysosomes.
Les gouttelettes lipidiques individuelles et les champs de glycogène sont stockés dans les hépatocytes en tant que substances de stockage. La concentration de glycogène dépend de l'état nutritionnel et change plusieurs fois au cours de la journée. Un réticulum endoplasmique fortement développé et un appareil de Golgi puissant témoignent de la forte activité métabolique des cellules hépatiques. Certaines substances actives sont sécrétées par de nombreuses vésicules sécrétoires. Après tout, un cytosquelette bien développé maintient la forme des hépatocytes.
Fonction et tâches
Les hépatocytes jouent un rôle central dans les processus métaboliques du corps. Ils sont chargés de fournir des protéines de transport pour les hormones, les graisses, les vitamines ou les substances étrangères. Ils fournissent des albumines comme protéines de transport et des acides aminés, des graisses et du glucose pour la production d'énergie. La dégradation des produits métaboliques s'effectue également via les hépatocytes.
Il en va de même pour la désintoxication des substances étrangères et l'excrétion de leurs produits de dégradation par les reins et la bile. Une autre fonction importante des hépatocytes est la formation de bile. Avec l'aide de la bile, le cholestérol, les acides biliaires, la bilirubine et les produits de dégradation de substances étrangères toxiques peuvent être excrétés. L'équilibre acido-basique est également régulé par les hépatocytes. La plupart des fonctions métaboliques sont contrôlées dans les organites cellulaires. Dans le cytosol, par exemple, le stockage, la synthèse et la dégradation du glucogène ont lieu. Le glucose y est également produit à partir d'acides aminés au moyen de ce que l'on appelle la gluconéogenèse.
Une partie de la synthèse de l'hème a également lieu dans le cytosol des hépatocytes. Dans les mitochondries des hépatocytes, une partie de la synthèse de l'hème, la gluconéogenèse et une partie du cycle de l'urée et la synthèse de l'urée ont également lieu. De plus, les substances toxiques, y compris les médicaments, y sont décomposées via le système du cytochrome P450. La synthèse des acides biliaires et du cholestérol a lieu dans le réticulum endoplasmique lisse et dans l'appareil de Golgi des hépatocytes.
De plus, l'hème y est décomposé en bilirubine. Dans le réticulum endoplasmique rugueux, l'albumine, les protéines de transport, les facteurs de coagulation et les apoliprotéines sont synthétisés. Les mêmes réactions ne se produisent pas dans tous les hépatocytes. L'intensité des processus métaboliques individuels dépend de la position de la cellule hépatique correspondante par rapport au système vasculaire. Les fonctions métaboliques au sein du parenchyme hépatique sont divisées en trois zones. La zone 1 représente la zone où le sang porte pénètre dans le tissu hépatique. Dans la zone 3, le sang s'accumule du tissu hépatique vers les veines centrales qui s'éloignent. La zone 2 se situe entre les deux.
Maladies
Il existe des maladies du foie qui affectent principalement les hépatocytes. Dans d'autres troubles hépatiques, ils ne sont pas du tout impliqués. Les maladies du foie dans lesquelles les hépatocytes sont exclusivement impliqués comprennent l'inflammation du foie (hépatite), la stéatose hépatique, les lésions toxiques du foie, les mécanismes allergiques-hyperergiques ou les maladies de stockage congénitales. L'inflammation du foie peut avoir diverses causes. Plusieurs formes de virus hépatidis sont connues. Une inflammation auto-immunologique du foie se produit également.
L'inflammation du foie entraîne la mort du parenchyme hépatique. Le tissu hépatique étant très capable de se régénérer, les hépatocytes sont à nouveau remplacés une fois la maladie surmontée. Avec une évolution chronique, cependant, le tissu hépatique peut devenir cicatrisé avec le développement d'une cirrhose hépatique. La capacité de désintoxication du foie diminue de plus en plus. Dans la phase finale, il y a une défaillance générale des organes par empoisonnement du corps.
Mais une intoxication aiguë et chronique sévère peut également entraîner la dégradation du tissu hépatique avec la formation d'une cirrhose hépatique. Une intoxication aiguë typique est causée, par exemple, par la consommation du champignon vert. Si le patient survit, une cirrhose du foie se développe. L'intoxication chronique est causée, entre autres, par la consommation régulière d'alcool et de drogues. Ici aussi, la capacité de désintoxication des hépatocytes est dépassée à long terme, de sorte que de graves lésions hépatiques se développent.